Вертлужная впадина перелом последствия дтп
Добавил пользователь Дмитрий К. Обновлено: 20.09.2024
Тактика при переломах вертлужной впадины. Диагностика, лечение
Переломы вертлужной впадины относятся к внутрисуставным повреждениям с долгосрочными нарушениями функции тазобедренного сустава. Успешная репозиция открытым способом и внутренняя фиксация (ORIF) переломов вертлужной впадины со смещением заметно улучшает прогноз при этих весьма разрушительных повреждениях и способствует ранней активизации пострадавшего в отличие от предшествующего метода лечения скелетным вытяжением с постельным режимом на протяжении многих недель.
Judet и Letournel в своих работах заложили основы современной классификации, понимания проблемы и ведения переломов вертлужной впадины.
Для определения типа перелома, оценки степени смещения, решения вопроса о необходимости оперативного лечения и выбора соответствующего доступа необходимо провести рентгенологическое исследование таза в косых проекциях и КТ. Существуют разные хирургические доступы к вертлужной впадине. Среди них доступ по Kocher-Langenbeck, подвздошно-паховый доступ, расширенный подвздошно-бедренный, модифицированный подвздошно-бедренный, по Stoppa, трехлучевой доступ, комбинированный переднезадний и чрескожный доступы.
Выбор доступа зависит от типа перелома и общего состояния пациента. Пространственное представление расположения костных фрагментов является неотъемлемой частью предоперационного планирования. Для предупреждения некроза кости необходимо бережно относиться к мягким тканям. Следует обеспечить защиту жизненноважных нервов и сосудов. Костные фрагменты должны быть с максимальной точностью сопоставлены и стабильно фиксированы, как правило, шурупами и пластинами, которые не должны соприкасаться с суставной поверхностью. Возможность проведения операций под контролем усилителя рентгеновского изображения (ЭОП) позволяет правильно расположить ортопедические металлоконструкции в области вертлужной впадины. По мере накопления опыта оперативного лечения происходит снижение частоты осложнений и неудовлетворительных результатов.
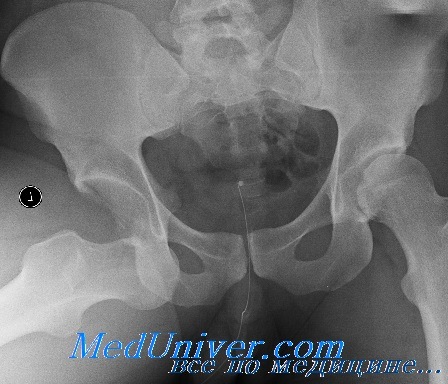
Хирургия вертлужной впадины продолжает оставаться одним из методов лечения в ортопедической практике, требующим наибольшего внимания. Сложная и сопряженная с риском реконструкция вертлужной впадины должна проводиться, как правило, в специализированных центрах, чтобы гарантировать квалифицированную помощь каждому постравшему.
Особенно трудную задачу представляет лечение переломов у пациентов с остеопорозом. Перелом бывает настолько раздробленным, а состояние костной ткани настолько измененным, что использование обычных методов фиксации обречено на неудачу. В таких случаях проводят тотальное эндопротезирование тазобедренного сустава.
Тазовый компонент протеза обеспечивает улучшение фиксации перелома и делает возможной раннюю нагрузку на ногу у людей пожилого возраста. Поскольку при тотальном эндопротезировании головку бедренной кости отсекают, расширенные и комбинированные доступы могут не потребоваться, что, возможно, будет способствовать уменьшению последствий хирургического вмешательства.
Переломы вертлужной впадины, как правило, являются закрытыми травмами, не требующими оказания экстренной хирургической помощи. Отложенная на 3-5 дней операция уменьшает интраоперационную кровопотерю и позволяет провести более детальное предоперационное планирование. При переломах таза и вертлужной впадины высок риск развития тромбоэмболических осложнений.
Профилактика включает использование приспособлений для переменной пневмокомпрессии, антикоагулянтную терапию фракционированными (низкомолекулярными) гепаринами, имплантацию съемных кава-фильтров.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Перелом костей таза – это нарушение целостности одной или нескольких тазовых костей. Местные симптомы включают боль в месте перелома, деформацию таза, видимое укорочение нижней конечности, нарушение движений ногами. Тяжесть травмы связана с большой потерей крови, истекающей из отломков костей таза и мягких тканей, а также развитием травматического шока, обусловленного болевым синдромом и кровопотерей. Диагноз устанавливается по результатам рентгенографии. Для исключения повреждения органов таза могут быть назначены уретрография, цистография, УЗИ мочевого пузыря. Лечение - иммобилизация, иногда с применением скелетного вытяжения. В отдельных случаях показана оперативная фиксация отломков.
МКБ-10


Общие сведения
Переломы костей таза – тяжелое повреждение скелета. Тяжесть травмы обусловлена большой потерей крови, истекающей из отломков костей таза и мягких тканей, а также развитием шока, обусловленного болевым синдромом и кровопотерей. Переломы костей таза, по данным современной травматологии, составляют 4-7% от общего числа переломов. Могут сопровождаться повреждениями внутренних органов, утяжеляющими состояние больного и представляющими непосредственную опасность для его жизни.
Причины
Возможен различный механизм травмы, но, чаще всего переломы костей таза возникают в результате падения с высоты, сдавления при автомобильных авариях, обвалах зданий, несчастных случаях на производстве (например, в шахте) и наездах на пешеходов. Вид перелома костей таза зависит от многих факторов, в том числе – от направления (боковое, переднезаднее) и степени сдавления.
Патанатомия
Таз – система соединенных между собой костей, которые располагаются в основании позвоночника. Таз является опорой для скелета, защищает расположенные в нижней части живота внутренние органы и служит связующим звеном между костями нижних конечностей и туловища. Тазовое кольцо образовано тремя парными тазовыми костями (лобковой, подвздошной и седалищной) и расположенным сзади крестцом. Три тазовые кости с каждой стороны разделены между собой тонкими костными швами и неподвижны относительно друг друга. Спереди лобковые кости сочленяются, образуя лобковый симфиз. Сзади подвздошные кости крепятся к крестцу посредством крестцово-подвздошных сочленений. В наружно-боковой области все три тазовые кости участвуют в образовании вертлужной впадины (части тазобедренного сустава).
Классификация
Выделяют четыре группы переломов костей таза:
- Стабильные (переломы костей таза, не сопровождающиеся нарушением целостности тазового кольца). В эту группу входят изолированные и краевые переломы костей таза.
- Нестабильные (переломы костей таза, сопровождающиеся нарушением целостности тазового кольца). В зависимости от механизма травмы возможно возникновение вертикально нестабильных и вращательно нестабильных переломов. При вертикально нестабильных переломах костей таза целостность тазового кольца, как правило, нарушается в двух местах: в заднем и переднем отделе. Отломки смещаются в вертикальной плоскости. При вращательно (ротационно) нестабильных переломах со смещением смещение отломков происходит в горизонтальной плоскости.
- Переломы дна или краев вертлужной впадины. Иногда сопровождаются вывихом бедра.
- Переломовывихи костей таза. При этом виде повреждений перелом костей таза сочетается с вывихом в лонном или крестцово-подвздошном сочленении.
Симптомы перелома таза
Местные симптомы
К местным симптомам относится деформация тазовой области, резкая боль, гематома или отек мягких тканей в области перелома. При подвижности костных отломков определяется костная крепитация. При отрыве передневерхней ости наблюдается визуальное укорочение конечности, обусловленное смещением отломка кнаружи и книзу и симптом заднего хода Лозинского (при движении ногой назад пациент испытывает меньшую боль, поэтому ходит спиной вперед).
Переломы подвздошной кости и верхних отделов вертлужной впадины сопровождаются уменьшением объема движений в тазобедренном суставе. Пациента беспокоит боль в области крыла подвздошной кости. Для переломов копчика и крестца характерны боли, усиливающиеся при давлении на нижнюю часть крестца. Акт дефекации затруднен. При повреждении крестцовых нервов нарушается чувствительность области ягодиц, возможно недержание мочи.
При переломах тазового кольца без нарушения его целостности появляется боль в промежности (перелом седалищных костей) или в лобковой области (перелом лобковых костей). Боли усиливаются при движениях ногой, пальпации и сдавлении таза в боковом направлении. Для переломов с нарушением целостности переднего тазового полукольца характерны боли в области промежности и таза, усиливающиеся при боковом и переднезаднем сдавлении и движении ног. При переломах седалищной и верхней ветви лобковой кости пациент находится в позе лягушки (на спине, с полусогнутыми и разведенными в стороны ногами). При переломах вблизи симфиза и его разрывах больной слегка сгибает ноги и сводит их вместе. Попытка разведения ног резко болезненна.
При переломах заднего полукольца пациент лежит на здоровом боку, движения ноги на стороне поражения болезненны, ограничены. Переломы Мальгеня (с одновременным нарушением целостности заднего и переднего полуколец) сопровождаются асимметрией таза, патологической подвижностью при боковом сдавлении, кровоподтеками в промежности и области мошонки. Для переломов вертлужной впадины характерны нарушение функций тазобедренного сустава, болевой синдром, усиливающиеся при поколачивании по бедру и осевой нагрузке. При сочетанном вывихе бедра определяется нарушение положения большого вертела, вынужденное положение конечности.

Общие симптомы
В случае изолированных переломов костей таза травматический шок развивается у 30% пострадавших, при сочетанных и множественных травмах – у 100% пациентов. Шок обусловлен массивной кровопотерей в сочетании со сдавлением или повреждением чувствительных нервных элементов тазовой области. При шоке кожа пострадавшего бледная, покрыта липким холодным потом. Артериальное давление снижено, пульс учащен. Возможна потеря сознания.
Переломы костей таза всегда сопровождаются потерей крови. При краевых и изолированных переломах кровопотеря относительно небольшая (200-500 мл). При нестабильных вертикальных переломах пациенты иногда теряют 3 и более литра крови. Тяжелые переломы костей таза могут сопровождаться повреждением уретры и мочевого пузыря, реже – прямой кишки и влагалища. При этом содержимое внутренних органов попадает в полость малого таза и вызывает развитие инфекционных осложнений. Кровотечение и повреждение внутренних органов серьезно утяжеляет состояние пациента и увеличивает риск для его жизни. При некоторых переломах костей таза возможно сдавление или повреждение корешков и нервных стволов поясничного сплетения, сопровождающееся неврологическими расстройствами.
Диагностика

Лечение перелома костей таза
Комплекс противошоковых мероприятий включает в себя адекватное обезболивание, возмещение кровопотери и иммобилизацию перелома. Выполняется анестезия места перелома, внутрикостная или внутритазовая анестезия. Новокаин оказывает гипотензивное действие, поэтому при шоке большие количества препарата нужно вводить после возмещения кровопотери. При переломах Мальгеня пациенту дают лечебный наркоз. Пациентам с изолированными переломами костей таза проводят дробное переливание крови в течение 2-3 суток после травмы. При тяжелых повреждениях таза, сочетанной травме и тяжелом шоке для возмещения кровопотери показано переливание больших объемов крови в течение первых часов после травмы.
Вид и продолжительность иммобилизации зависят от локализации повреждения, наличия или отсутствием нарушения целостности тазового кольца. При изолированных и краевых переломах выполняется фиксация на щите или в гамаке, иногда – с использованием шин Белера или валиков в подколенной области. Нарушение целостности тазового кольца является показанием к наложению скелетного вытяжения. Проведение оперативного лечения переломов костей таза показано в случае повреждения тазовых органов, значительном расхождении лонных костей при разрыве симфиза, неэффективности консервативного восстановления положения отломков при их значительном смещении.
3. Травма таза. Клиника, диагностика и лечение / Бабоша В.А., Климовицкий В.Г., Пастернак В.Н. - 2001
Перелом вертлужной впадины – это нарушение целостности таза в области суставной ямки тазобедренного сустава. Может сочетаться с вывихом тазобедренного сустава и переломом шейки бедра. Проявляется болями, вынужденным положением и нарушением функции конечности. Для подтверждения диагноза используется рентгенография и КТ тазобедренного сустава. Лечение чаще консервативное - скелетное вытяжение, физиотерапия. При тяжелых повреждениях и неэффективности консервативных мероприятий показано хирургическое вмешательство.
МКБ-10

Общие сведения
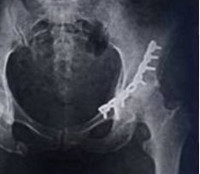
Перелом вертлужной впадины – сложное повреждение, составляющее 15-16% от общего числа переломов костей таза. Вертлужная впадина участвует в образовании тазобедренного сустава, поэтому повреждения данной области нередко становятся причиной развития тяжелого посттравматического коксартроза. Обязательным условием благополучного исхода является точное восстановление анатомической конфигурации вертлужной впадины и надежная фиксация отломков. Лечение осуществляют врачи-травматологи.

Причины
Травма обычно возникает в результате дорожно-транспортных происшествий, реже – в результате падений с высоты, что обусловливает высокую частоту сочетанных повреждений. Переломы вертлужной впадины часто сочетаются с вывихом тазобедренного сустава, переломами шейки или головки бедренной кости. Возможны также повреждения других областей таза (в том числе – с нарушением непрерывности тазового кольца), переломы костей конечностей, переломы ребер, повреждения грудной клетки, ЧМТ, тупая травма живота, повреждение почек и разрыв мочевого пузыря.
Патанатомия
Вертлужная впадина расположена в месте соединения трех тазовых костей (седалищной, лобковой и подвздошной) и имеет форму полусферы. Ее центральная часть соединяется с головкой бедренной кости, образуя тазобедренный сустав. Различают свод или крышу, две стенки (переднюю и заднюю) и две колонны (переднюю и заднюю) вертлужной впадины. Колонны обеспечивают прочность данного анатомического образования и соединяются между собой в области свода, образуя перевернутую букву Y.
Классификация
Все переломы вертлужной впадины в травматологии и ортопедии делятся на простые и сложные. Простые включают в себя поперечный перелом, перелом передней колонны, перелом передней стенки, перелом задней колонны и перелом задней стенки. При сложных повреждениях линия излома проходит через два или более элемента вертлужной впадины. К числу сложных переломов относят полные переломы обеих колонн, задний поперечный перелом в сочетании с повреждением задней колонны, Т-образный перелом, перелом задней стенки в сочетании с поперечным переломом, а также одновременный перелом задней стенки и задней колонны.
Симптомы перелома
Пациенты жалуются на боли в области тазобедренного сустава или паховой области. Конечность находится в вынужденном положении, напоминающем клиническую картину, наблюдаемую при вывихе тазобедренного сустава: нога укорочена и ротирована кнаружи. Опора невозможна, движения резко ограничены. При изолированных повреждениях состояние пациента обычно остается стабильным. При сочетании с другими травмами возможны нарушения гемодинамики и развитие травматического шока.
Диагностика
Для уточнения диагноза выполняют обзорную рентгенографию таза и рентгенографию поврежденного сустава в трех дополнительных проекциях. По возможности пациента направляют на КТ таза, поскольку эта методика позволяет более точно оценить тяжесть травмы и характер смещения отломков. Диагностическая ценность компьютерной томографии возрастает при повреждениях задней колонны и оскольчатых переломах.

Для исключения открытого перелома проводят вагинальное или ректальное исследование. Поскольку данная травма в 30% случаев сочетается с повреждением седалищного нерва, больным назначают консультацию невролога или нейрохирурга для точной оценки неврологического статуса.
Лечение перелома вертлужной впадины
Консервативное лечение
Лечение осуществляется в условиях травматологического отделения. Тактика лечения во многом зависит от наличия или отсутствия вывиха тазобедренного сустава. При наличии вывиха производят его экстренное вправление под общим наркозом. Если вывих склонен к рецидивированию, накладывают скелетное вытяжение за надмыщелки бедра. В дальнейшем при смещении в области крыши не более 3 мм, отсутствии внутрисуставных отломков и сохранении конгруэнтности суставных поверхностей показана консервативная терапия – скелетное вытяжение в течение 4-8 недель. Пациенту назначают обезболивающие, УВЧ и ЛФК. Чтобы убедиться в сохранении правильного положения отломков, выполняют повторные рентгеновские снимки в динамике.
Хирургическое лечение
Показанием к хирургическому вмешательству являются крупные внутрисуставные отломки, крупный фрагмент задней стенки, смещение отломков в области впадины более чем на 2-3 мм и невозможность удержания фрагментов при помощи скелетного вытяжения. Операция проводится в течение 2 недель после поступления, после полного обследования пациента. Обязательным условием является компенсированное состояние больного.
В отдельных случаях хирургические вмешательства осуществляются в экстренном порядке. Показаниями к экстренной операции являются открытые переломы, невправимый задний вывих бедренной кости, признаки повреждения седалищного нерва, обширная отслойка мягких тканей и смещение головки бедра к центру, по направлению к подвздошной кости. Оперативные вмешательства осуществляются только после стабилизации гемодинамики и при отсутствии симптомов травматического шока.
Прогноз и профилактика
При адекватном восстановлении конфигурации вертлужной впадины прогноз достаточно благоприятный. Самым распространенным осложнением является гетеротопическая оссификация, которая по различным данным наблюдается у 3-69% больных. Из-за интенсивного воздействия на ткани в ходе операции в отдельных случаях может развиваться парез ветвей седалищного, бедренного и верхнего ягодичного нерва. В 7% случаев формируется участок аваскулярного некроза (обычно – при повреждениях задних отделов вертлужной впадины, возникших вследствие высокоэнергетической травмы). Профилактика заключается в предупреждении автодорожных происшествий и производственных травм.
Переломы бедра составляют около 6% от числа всех переломов костей. Выделяют три основные группы переломов бедра: переломы верхнего конца бедра, диафизарные переломы и переломы нижнего конца бедра. В зависимости от места перелома бедра он может проявляться болью, ограничением подвижности бедра, укорочением и деформацией поврежденной конечности. При открытом переломе возможна значительная кровопотеря. Основной способ диагностики переломов бедра - это рентгенография. При внутрисуставных переломах бедра дополнительно проводится МРТ сустава. Лечение перелома бедра заключается в репозиции отломков и их фиксации спицами, трехлопастным гвоздем или аппаратом внешней фиксации; по показаниям применяется скелетное вытяжение.
МКБ-10

Общие сведения
Переломы бедра составляют около 6% от числа всех переломов костей. Выделяют три основные группы переломов бедра:
- переломы верхнего (проксимального) конца бедренной кости. К этой группе относятся переломы шейки бедра и вертельные переломы;
- диафизарные переломы бедра (переломы тела бедренной кости);
- переломы нижнего (дистального) конца бедренной кости.
Перечисленные группы переломов бедра различаются по механизму травмы, клинической симптоматике, тактике лечения и отдаленному прогнозу.

Анатомия
Бедренная кость, как и все остальные трубчатые кости, состоит из тела (диафиза) и двух концов (эпифизов). В ее верхней части расположена головка, которая входит в суставную впадину тазовых костей, образуя вместе с ними тазобедренный сустав.
Ниже головки бедренной кости расположена более тонкая шейка. Шейка бедренной кости соединяется с телом под углом. Снаружи в месте их соединения находятся выступы (большой и малый вертел). Нижний конец бедренной кости расширяется и образует два мыщелка (внутренний и наружный). Мыщелки своими суставными поверхностями граничат с большеберцовой костью и надколенником, формируя коленный сустав.
Переломы шейки бедра, вертельные переломы
Линия перелома бедра может проходить внутри сустава или находиться за его пределами. В первом случае перелом бедра называется внутрисуставным, во втором – внесуставным.
В травматологии выделяют следующие виды внутрисуставных переломов бедра:
- Капитальный. Линия перелома проходит в области головки бедра.
- Субкапитальный. Линия перелома расположена сразу под головкой.
- Чрезшеечный (трансцервикальный). Линия перелома расположена в области шейки.
- Базисцервикальный. Линия перелома расположена на границе перехода шейки в тело бедренной кости.
Внесуставные переломы бедра в его верхней части расположены на уровне вертелов. Выделяют чрезвертельные и межвертельные переломы. При определенном механизме травмы (прямой удар или падение на область вертела) возможен отрыв большого вертела. Изолированный отрыв малого вертела встречается очень редко.
Предрасполагающие факторы
Переломы верхнего конца бедра, как правило, наблюдаются у людей пожилого возраста. Чаще страдают женщины. Возникновению таких переломов бедра способствует остеопороз и сниженный тонус мышц. Повышенная частота переломов шейки бедра у женщин объясняется большей выраженностью остеопороза и некоторыми анатомическими особенностями женского организма. Угол между шейкой и телом кости у женщин более острый, а шейка бедра более тонкая и слабая.
Причины переломов
У лиц молодого и среднего возраста переломы бедра в его верхней части (как правило, вертельные) возникают в результате значительной травмы (при автомобильной аварии, падении с высоты). У пожилых людей причиной перелома бедра может стать прямой удар или падение на область тазобедренного сустава. В старческом возрасте переломы шейки бедра иногда происходят в результате обычного спотыкания, когда пациент, стараясь удержаться, резко переносит на ногу вес всего тела.
Симптомы
Пациента с переломом шейки бедра беспокоят боли в области тазобедренного сустава и паховой области. При внутрисуставных переломах боль в покое слабая или умеренная, резко усиливается при движениях. Пальпация области перелома сопровождается глухой болезненностью в глубине тазобедренного сустава. При вертельных переломах бедра боли интенсивные, усиливаются при ощупывании и малейшей попытке движений в тазобедренном суставе. Больные с вертельными переломами бедра менее подвижны, чем пациенты с переломами шейки бедра и в отличие от них страдают от резких болей, поэтому субъективно их травма воспринимается, как более тяжелая.
Диагностика переломов бедра в верхней его части проводится путем рентгенографии. При внутрисуставных переломах проводится МРТ тазобедренного сустава.
Прогноз
Область вертелов хорошо снабжается кровью, что создает благоприятные условия для формирования полноценной костной мозоли. Вертельные переломы бедра при адекватном лечении в большинстве случаев хорошо срастаются без операции. Прогноз ухудшается при многооскольчатых чрезвертельных переломах бедра со смещением отломков.
Лечение
При поступлении для обезболивания в область перелома вводят местный анестетик (новокаин). Дальнейшая тактика лечения определяется травматологом в соответствии с уровнем перелома и общим состоянием пациента. При внутрисуставных переломах предпочтительно оперативное лечение, обеспечивающее сращение в 70% случаев. Противопоказаниями к операции являются тяжелые сопутствующие заболевания и старческий возраст пациента.
Пожилой возраст пациентов с переломом шейки бедра и наличие сопутствующих заболеваний обуславливают большую частоту осложнений при длительном постельном режиме. У больных нередко развиваются пролежни и пневмонии. Возможна тромбоэмболия. В связи с большим количеством осложнений при выборе тактики лечения таких больных необходимо придерживаться общего принципа – обеспечения максимальной подвижности пациента в сочетании с возможной в данных условиях иммобилизацией конечности. Если состояние пациента позволяет провести операцию, выполняют фиксацию трехлопастным гвоздем или костную аутопластику.
В последующем у больных с переломами шейки бедра может сформироваться ложный сустав или развиться асептический некроз головки, при которых показано эндопротезирование тазобедренного сустава. При вертельных переломах бедра используется скелетное вытяжение сроком на 8 недель. После снятия вытяжения накладывается гипсовая повязка. Наступать на поврежденную ногу разрешается спустя 3-4 месяца. Операция при вертельных переломах позволяет сократить сроки лечения и увеличить подвижность пациента. Проводится остеосинтез трехлопастным гвоздем, пластинами или винтами. Полную нагрузку на ногу разрешают через 6-10 недель.
Переломы тела бедренной кости
Диафизарный перелом бедра – тяжелая травма, сопровождающаяся болевым шоком и значительной кровопотерей.

Причины переломов бедра
Как правило, переломы бедра возникают в результате прямой травмы (падение, удар). Возможен перелом бедра при непрямой травме (скручивании, сгибании). Причиной повреждения может стать падение с высоты, автомобильная авария, производственная или спортивная травма. Чаще страдают люди молодого и среднего возраста.
При прямой травме возникают поперечные, косые и оскольчатые переломы бедра, при непрямой – винтообразные. При переломе бедра на отломки воздействует большое количество мышц, прикрепляющихся к бедренной кости. Мышцы тянут отломки в стороны, вызывая их смещение. Направление смещения зависит от уровня перелома.
Симптомы
Пациент с переломом бедра предъявляет жалобы на сильную боль в месте повреждения. В области перелома наблюдается отечность, кровоизлияние, деформация конечности и патологическая подвижность. Нога, как правило, укорочена. Перелом бедра может сопровождаться повреждением нерва или крупного сосуда. Возможно развитие травматического шока, обусловленного резкой болью и выраженной кровопотерей.
Первая помощь
Поврежденную конечность необходимо зафиксировать, наложив шину Дитерикса или шины Крамера. Пациенту вводят обезболивающее. Затем его накрывают одеялом и транспортируют в стационар.
Лечение
При переломе бедра существует опасность развития травматического шока. Профилактические противошоковые мероприятия включают в себя адекватное обезболивание, блокаду места перелома. При значительной кровопотере проводится переливание крови и кровезаменителей. Гипсовая повязка на начальном этапе лечения не применяется, поскольку с ее помощью невозможно удержать отломки в правильном положении. В качестве основных методов лечения используется скелетное вытяжение, аппараты внешней фиксации и операция (остеосинтез).
Противопоказанием к оперативному лечению при переломе бедра являются тяжелые сопутствующие заболевания, инфицированные раны и общее тяжелое состояние больного в результате сочетанной травмы. При наличии противопоказаний к операции показано скелетное вытяжение сроком на 6-12 недель. Спица для скелетного вытяжения проводится через мыщелки бедра или бугристость большеберцовой кости. Больного укладывают на щит, поврежденную ногу кладут на шину Белера. Величина груза при переломе бедра определяется уровнем перелома характером смещения.
Груз может быть увеличен у молодых пациентов с хорошо развитыми мышцами. Средняя величина груза в начале лечения – около 10 кг. По мере устранения смещения груз уменьшают. После снятия вытяжения на поврежденную конечность накладывают гипсовую повязку на срок до 4 месяцев. При консервативном лечении коленный и тазобедренный сустав долгое время остаются неподвижными. Оперативное лечение позволяет увеличить подвижность пациента и предупредить развитие контрактур. Операцию проводят после нормализации состояния больного. Остеосинтез выполняют, используя пластины, штифты и стержни.
Дистальные переломы
Мыщелковые переломы бедра возникают в результате падения или прямого удара в область коленного сустава. Могут сопровождаться смещением отломков. Чаще страдают пожилые люди.
Возможен перелом одного или обоих мыщелков. Характерное смещение отломков при мыщелковом переломе бедра – вверх и в сторону. Линия перелома проходит внутри сустава. Кровь из места перелома изливается в сустав, возникает гемартроз.
Симптомы
Пациент предъявляет жалобы на резкую боль в колене и нижних отделах бедра. Движения в суставе ограничены и резко болезненны. Коленный сустав увеличен в объеме. Перелом наружного мыщелка сопровождается отклонением голени кнаружи. При переломе внутреннего мыщелка голень пациента отклоняется кнутри. В диагностике мыщелковых переломов бедра наряду с рентгенографией дополнительно применяют МРТ коленного сустава.
Лечение
Область перелома обезболивают, при гемартрозе проводят пункцию сустава. При мыщелковых переломах бедра без смещения накладывают кокситную гипсовую повязку (от паха до лодыжек) на срок 4-8 недель. При смещении отломков перед наложением повязки выполняют их репозицию (сопоставление). Если отломки сопоставить невозможно, проводится операция. Для фиксации отломков используют винты. В некоторых случаях применяют скелетное вытяжение.
Кафедра судебной медицины Челябинской государственной медицинской академии
Судебно-медицинская оценка отдаленных исходов дорожно-транспортных травм, представленных в пункте 6.11 Медицинских критериев
Журнал: Судебно-медицинская экспертиза. 2012;55(3): 42-44
Губайдуллин М.И. Судебно-медицинская оценка отдаленных исходов дорожно-транспортных травм, представленных в пункте 6.11 Медицинских критериев. Судебно-медицинская экспертиза. 2012;55(3):42-44.
Gubaĭdullin MI. Forensic medical expertise of delayed consequences of traffic accidents included in article 6.11 of the Medical Criteria. Sudebno-Meditsinskaya Ekspertisa. 2012;55(3):42-44. (In Russ.).
Кафедра судебной медицины Челябинской государственной медицинской академии
Проведены повторные исследования медицинских документов 767 пострадавших в дорожно-транспортных происшествиях, у которых в остром периоде травмы по результатам первичной оценки был установлен тяжкий вред здоровью по квалифицирующему признаку "значительная стойкая утрата общей трудоспособности не менее чем на одну треть" (ЗСУОТ). Установлено, что в процессе лечебно-реабилитационных мероприятий в отношении лиц с переломами костей, перечисленными в пунктах 6.11.1, 6.11.2, 6.11.4-6.11.10 Медицинских критериев, в большинстве случаев происходит восстановление утраченных функций вплоть до полного выздоровления или развития ЗСУОТ менее чем на одну треть. По результатам повторных экспертных оценок стойкая утрата трудоспособности в размере 35% и более определена лишь у 25,8% пострадавших, а у 56,7% - размеры ЗСУОТ уменьшились до 10-30%. У 17,5% пострадавших стойкой утраты общей трудоспособности не наступило.
Кафедра судебной медицины Челябинской государственной медицинской академии
Необъективность предложенного критерия, узаконенного в п. 6.11 МК, подтверждается рядом клинических работ, согласно которым в подавляющем большинстве случаев переломы костей опорно-двигательного аппарата (ОДА) имеют два исхода — выздоровление или развитие стойкой утраты общей трудоспособности менее чем на одну треть [5—10].
В доступной судебно-медицинской литературе мы не обнаружили научных работ, обосновывающих правильность положений п. 6.11 МК, что послужило основанием для проведения настоящего исследования.
Цель — разработка научно обоснованных и объективных МК определения степени тяжести вреда здоровью человека, причиненного переломами костей ОДА, представленными в п. 6.11.
Материал и методы
Ретроспективно изучены и проанализированы данные, выкопированные из медицинских карт стационарного и/или амбулаторного больного, 767 пострадавших в ДТП на дорогах Челябинска в период с 2003 по 2009 г., у которых по итогам первичной экспертной оценки был бы установлен тяжкий вред здоровью по признаку ЗСУОТ не менее чем на одну треть на основании пунктов 6.11.1, 6.11.2, 6.11.4—6.11.10 МК. Случаи с переломами костей, представленными в п.п. 6.11.3 и 6.11.11 в исследуемый массив данных не попали.
Дополнительно были исследованы отчетные данные Главного бюро МСЭ по Челябинской области и анкеты лиц, проходивших лечение по поводу травм костей ОДА в больницах Челябинска в период с 2003 по 2009 г.
Повторной экспертной оценке подверглись случаи переломов костей по исходам, определившимся на этапах 6, 12, 18 и 24 мес после причинения травмы. Критерии и размеры ЗСУОТ обозначены порядковыми номерами Таблицы ОТ.
Результаты и обсуждение
Неоднократные повторные экспертные оценки степени тяжести вреда, причиненного здоровью пострадавших в ДТП на протяжении достаточного для формирования исхода перелома срока наблюдения, несомненно, обладают значительной информативной ценностью, что влечет за собой повышение степени ее объективности. Такой анализ дает возможность высказать определенное суждение о некоторой закономерности в исходах переломов костей разных отделов ОДА [8].

Динамика количества установленных случаев тяжкого вреда здоровью по п. 6.11 МК при отдаленных (6—24 мес) исходах переломов костей ОДА, приведена в таблице.
Проведенным исследованием установлено, что через 6 мес после травмы лишь у 57,4% пострадавших с переломами костей ОДА размеры ЗСУОТ сохранились на уровне 35% и более. Благоприятные исходы лечения и реабилитации в 327 (42,6%) случаях позволили переквалифицировать вред здоровью с тяжкого на средней тяжести. Положительная динамика в исходах переломов в течение 1-го полугодия наиболее выражена среди пострадавших, имевших переломы костей верхних конечностей (п.п. 6.11.1—6.11.2) - от 52,0 до 55,2%, и костей, составляющих коленный сустав (п. 6.11.7) — 53,0%. Группу с наиболее стойкими показателями тяжкого вреда здоровью на данном отрезке времени составили лица с переломами проксимального отдела бедренной кости (п. 6.11.5) — 80,0% и диафиза большеберцовой кости (п. 6.11.8) — 64,3%.
К концу 1-го года посттравматического периода наилучшие показатели были установлены в динамике исходов переломов костей верхних конечностей (72,4—74,8%), костей, составляющих коленный сустав (80,9%), диафиза большеберцовой кости (67,6%) и грудных или поясничных позвонков (73,7%). На сроке 12 мес после травмы количественные соотношения тяжкого и средней тяжести вреда здоровью, отражающие исходы переломов костей, перечисленных в п. 6.11.2, 6.11.4 и 6.11.9, приблизились к данным, установленным по истечении 24 мес. Таким образом, исходы переломов костей, указанных в этих пунктах, достигли своего максимума уже в течение 1 года с момента причинения травмы, т.е. в течение всего 2-го года улучшения в состоянии пострадавших данных групп наблюдений не наступило и развившаяся ЗСУОТ в размере не менее чем на одну треть не изменилась. Кроме того, было выявлено, что временноóй отрезок, равный 18 мес, по соотношению тяжкого и средней тяжести вреда здоровью среди случаев с переломами костей ОДА идентичен 24-месячному промежутку времени.
Наряду с этим данное исследование показало, что в группе лиц, у которых изначально был установлен тяжкий вред здоровью в соответствии с п. 6.11 МК, наибольшие благоприятные изменения отмечены при переломах костей, составляющих коленный сустав (п. 6.11.7), смежных позвонков (п. 6.11.10) и плечевой кости (п. 6.11.1), в которых тяжкий вред сохранился в 9,6, 15,8 и 18,7% случаев соответственно.
Заключение
Заранее установленная новыми МК константная величина ЗСУОТ размером 35% и более в остром периоде травм, перечисленных в п. 6.11, является необоснованной и умозрительной. У большинства пострадавших в ДТП с тяжким вредом здоровью, установленным на основании положения п. 6.11, фактические, реальные исходы переломов костей ОДА были благоприятными, так как у них либо вообще не было СУОТ, либо она находилась в пределах 10—30%.
ЗСУОТ не менее чем на одну треть в отдаленном периоде травмы (на протяжении 1—2 лет) наступила у лиц, имевших преимущественно:
— открытый или закрытый оскольчатый перелом плечевой или бедренной, или большеберцовой кости со смещением отломков;
— открытые переломы обеих костей предплечья;
— двусторонние (обеих конечностей) переломы костей плеча или предплечья, или бедра, или голени;
— переломы, проходящие через суставные поверхности двух и более костей, составляющих плечевой или локтевой, или тазобедренный, или коленный, или голеностопный сустав;
— переломы головки и шейки бедренной кости;
— переломы вертлужной впадины в сочетании с переломовывихом проксимального отдела бедра.
Анализ клинического материала позволил выделить в качестве предрасполагающих факторов тяжкого вреда здоровью при переломах костей ОДА следующие признаки:
— возраст пострадавшего старше 60 лет;
— наличие хронических заболеваний (сахарный диабет, цирроз печени, ВИЧ-инфекция, заболевания щитовидной железы, генерализованный остеопороз, бронхиальная астма, сердечная или легочная, или почечная, или печеночная недостаточность).
Вред здоровью средней тяжести был установлен у лиц в возрасте до 50—60 лет преимущественно с закрытыми простыми, не оскольчатыми переломами костей ОДА с благоприятным неосложненным течением; не отягощенных хроническими заболеваниями эндокринной, иммунной, сердечной, сосудистой и других систем.
Таким образом, полученные результаты свидетельствуют об отсутствии объективных оснований для отнесения к тяжкому вреду здоровью, вызывающему ЗСУОТ не менее чем на одну треть, переломов костей, перечисленных в п.п. 6.11.1, 6.11.2, 6.11.4— 6.11.10 МК по факту их выявления, т.е. в остром периоде травмы.
Читайте также:

