Водителем ритма первого порядка является
Добавил пользователь Алексей Ф. Обновлено: 20.09.2024
Заболевания сердечнососудистой системы различны по типу, характеристике и рискам наступления фатальных результатов.
Многие не приносят видимого дискомфорта до определенного момента, обнаруживаются случайно в ходе тщательной диагностики. Примерно в 60% случаев речь идет о приобретенных патологических процессах.
К таковым относится и описанное состояние. Миграция водителя ритма — это отклонение, в ходе которого отмечается спонтанное перемещение электрической активности из правого предсердия в другие области мышечного органа. Но в желудочки — крайне редко.
Самостоятельным диагнозом миграция водителя ритма не считается, более того, специфические симптомы не существуют. Ощущения пациента зависят от основного состояния, приведшего к развития этого признака. Вариантов может быть масса: от неврогенных патологий до собственно кардиальных отклонений.
Лечение проводится под контролем профильных специалистов, возможна пожизненная поддерживающая терапия. Суть заключается в устранении первопричины, но не всегда кардинальным образом можно подействовать на этиологический фактор.
Несмотря на угрожающее название, отклонение само по себе несет минимальную опасность. Нужно оценивать, что за ней стоит и тогда прогнозировать исход.
Механизм развития
Водитель ритма сердца — это плотное скопление активных клеток-кардиомиоцитов, способных спонтанно возбуждаться.
Их основная функция — генерировать биоэлектричекий импульс, проходящий по всему мышечному органу и вызывающий сокращений миокарда.
Без этого не может быть нормального кровообращения, как только процесс ослабевает, наступают генерализованные гемодинамические нарушения, чреватые скорой смертью. Другой название — синусовый узел. Он расположен в верхнем сегменте правого предсердия.

В отличие от фибрилляции предсердий, когда сигнал хаотичный, и производится сразу во многих частях сердца, миграция сопровождается правильными сокращениями и единственным источником импульса, хотя и смещенным.

При этом интенсивность производимого раздражителя может быть недостаточной для полноценной работы миокарда.
В такой ситуации присутствует значительный риск фибрилляции, трепетания, предсердной экстрасистолии, и прочих опасных аритмий, чреватых остановкой сердца.
Виды нарушения
Критерий классификации миграции — по локализации участка биоэлектрической активности.
Соответственно говорят о трех вариантах:
- Сигнал генерируется в левом предсердии. Относительно частый тип. Встречается в 90% случаев или около того. Сопровождается минимальной симптоматикой. Миграция нестабильна, в определенный момент кардиальные структуры вновь меняются местами.

- Импульс производится в желудочках. Куда опаснее, поскольку присутствует риск спонтанной остановки сердца без предварительных симптомов.

- Наблюдается попеременное блуждающее движение активного участка. На протяжении короткого промежутка времени. В такой ситуации сигнал спонтанно движется от одной камеры у другой. Этот тип также несет колоссальную опасность.
Указанная классификация имеет большую клиническую значимость. Разграничение проводится по результатам электрокардиографии.
Точное выделение типа процесса необходимо для разработки тактики терапии, наравне с выявлением происхождения отклонения от нормы.
Миграция суправентрикулярного водителя ритма — это аритмия при которой импульс перемещается от синусового узла к атриовентрикулярному.

Возникает в 5-10% от всех случаев, но несет большую опасность, поскольку сигнал перестает распределяться в правильной последовательности.
Итогом оказывается симптоматический комплекс, напоминающий блокаду ножек пучка Гиса и несущий те же угрозы.
Кардиальные причины
Факторы развития не всегда сердечные. На их долю приходится всего 60% клинических случаев. Много неврогенных моментов, некоторые ситуации пациент вызывает сам.
Причины у детей, подростков и взрослых одинаковы:
- Миокардит. Воспаление мышечного слоя органа. Представлен группой клинических вариантов. Основной — инфекционный, провоцируется вирусами, реже бактериями.

Всегда вторичен по отношению к другим патологиям. Вызвать воспаление может, в том числе тонзиллит, кариес и прочие. Требуется срочное лечение в стационаре с применением антибиотиков.
Дезинтоксикационная терапия показана в любом случае для облегчения состояния и снижения вероятность остановки сердца.
Второй клинический вариант — аутоиммунный процесс. Встречается на фоне текущего ревматизма и прочих заболеваний подобного рода. Купируется иммуносупрессорами в ударных дозировках.
Если своевременно не помочь, есть риск деструкции предсердий. Потребуется сложное протезирование без гарантий эффекта. Миграция водителя ритма происходит по причине разрушения активных клеток. Это компенсаторный механизм.
- Пороки сердца, как врожденные, так и приобретенные. Наиболее часто страдает аорта, наблюдается стеноз клапанов (митрального в том числе) и прочие варианты.

При генетических отклонениях возможны нарушения смешанного плана. Страдают не только кардиальные структуры, но и другие системы.
Многие состояния остаются незамеченными годами, процесс обнаруживается в пиковые периоды: пубертат, физическая перегрузка, эмоциональное потрясение и прочие моменты играют наибольшую роль.
При упорном игнорировании симптоматики диагноз ставят в ходе вскрытия.
- Воспаление околосердечной сумки — перикарда. Возникает компрессия органа, что и заканчивается эктопией (смещением) водителя ритма.

- Ревматизм. Аутоиммунная патология. Точное происхождение не известно. Предполагается, что всему виной перенесенные вирусные инфекции. Полное излечение невозможно. Миграцию водителя ритма устранить кардинальным образом тоже не получится. Но есть хорошие шансы перевести процесс в стойкую ремиссию.
- Кардиомиопатия. Разрастание мышечного слоя органа, также расширение камер. Вероятность развития эктопии участка электрической активности примерно 20%. Может быть выше при смешанной этиологии процесса.

- Ишемическая болезнь. Нарушение питания функционально активных тканей по коронарным артериям. Рано или поздно приводит к острому некрозу или отмиранию клеток.
- Перенесенный инфаркт. Сопровождается миграцией почти всегда, интенсивность нарушения тем выше, чем обширнее было поражение миокарда.
- Синдром слабости синусового узла. Результат перенесенных ранее заболеваний или же врожденная особенность организма. Заключается в неспособности естественного водителя ритма производить сигнал достаточной силы для полноценного сокращения миокарда. В качестве компенсации организм активизирует другие кардиомиоциты.

Внесердечные факторы
Помимо строго сердечных моментов, присутствуют и прочие причины объективного характера, которые не зависят от поведения и привычек пациента:
- Вегетососудистая дистония. Или ВСД. Вопреки утверждениям многих специалистов, диагнозом не считается. Это симптоматический комплекс.
Он присущ пациентам с перенесенными или текущими патологиями центральной нервной системы, мозговых придатков. Также может провоцироваться нарушением гормонального фона.
В таком случае отклонение связано с активизацией блуждающего нерва. Требует срочного выявления происхождения, затем показано купирование симптоматики и предотвращение повторных приступов.
- Вирусные и инфекционно-воспалительные патологии. От простой простуды и ОРВИ до туберкулеза, прочих состояний опасного характера. По мере лечения результат различен. В отсутствии грубых дефектов вероятно полное восстановление.
- Эндокринные нарушения. Гипертиреоз, чрезмерный синтез гормонов коры надпочечников, избыток специфических веществ гипофиза, андрогенов, ангиотензина, альдостерона, ренина.
Лечение заключается в нормализации фона. По мере достижения этой цели, самочувствие улучшается. Но если возникают дефекты развития сердца, как вариант, кардиомиопатия, полной компенсации ждать не приходится.
Внешние факторы
Прочие моменты связаны с поведением самого человека:
- Длительное применение препаратов для стимуляции работы мышечного слоя органа — сердечных гликозидов. Это опасные фармацевтические средства. Их назначаются по показаниям, для длительного самостоятельного приема они не подходят. По окончании применения возможно улучшение.
- Интенсивные стрессы. Устойчивость к нервному напряжению у всех различна. Лица со слабым, инертным типом ЦНС более подвержены психосоматическим патологиям. В том числе с миграции водителя ритма без органических причин.
- Физическая нагрузка, не адекватная уровню развития человека. Перегружать себя активностью не стоит, особенно если подготовка недостаточна. Возникает не только миграция водителя ритма, но и образование дополнительных аномальных очагов электрической активности в предсердиях и желудочках. Заканчивается это плачевно: фибрилляция, остановка работы органа, смерть.
- Недостаток микроэлементов, в том числе калия, магния, железа (в меньшей мере). Метаболические дефицитарные процессы встречаются у пациентов с нерациональным питанием, кахексией, анорексией, принимающих мочегонные препараты на регулярной основе.
Определять причины нужно методом исключения.
Вне связи с конкретным органическим дефектом, говорят об идиопатической, то есть неустановленной форме. Когда факт — налицо, а причину происхождения определить невозможно.
Симптомы
Исследование проявлений не принесет значимого эффекта, если искать строго специфические признаки. Таковых не существует. Клиническая картина соответствует основному процессу. Можно выделить несколько групп симптомов.
Собственно кардиальные патологии. Сопровождаются такими составляющими:
- Боли в грудной клетке разной степени интенсивности. Обычно пациенты не обращают на них внимания, поскольку эпизоды дискомфорта кратковременны, от нескольких секунд до пары минут. Все списывается на усталость, перемену погоды или желудочные проблемы. По характеру ощущения давящие, жгучие.
- Одышка. На фоне интенсивной физической активности. По мере прогрессирования патологического процесса — в состоянии покоя.
- Кашель. Сухой, без отделения мокроты. На протяжении длительного времени. Усиливается ночью и в горизонтальном положении, что говорит о его сердечном происхождении.
- Аритмия. Наиболее характерная черта. Обычно проявляет себя в форме повышения частоты сокращения (тахикардия). Реже наблюдается обратный процесс. Опасные типы, вроде фибрилляции встречаются в сложных или запущенных случаях. Требуют обязательного хирургического лечения.
- Повышенная потливость, особенно в ночное время суток.
- Бледность кожного покрова, цианоз носогубного треугольника. Не постоянно.
Возможны отеки конечностей, лица, боли в области печени, снижение артериального давления, головокружения, цефалгия, тошнота и рвота. В зависимости от основного диагноза.
Полная клиническая картина наиболее типична для пороков трикуспидального клапана.

- Снижение частоты сердечных сокращений.
- Чрезмерная выработка слюны.
- Ощущение холода в конечностях.
- Падение уровня АД.
- Обмороки.
Это симптоматический комплекс вегетососудистой дистонии. Проявления присутствуют не постоянно. Возникают в момент приступа.
Сходят на нет в течение нескольких минут, максимум пары часов. Запущенные кризы продолжаются по 2-3 суток.
- Повышение артериального давления.
- Нарушения рельефа шеи.
- Подъем или падение температуры тела.
- Туманность зрения.
- Увеличение веса.
Все признаки учитываются в комплексе. Рассмотрение полной клинической картины необходимо для отграничения патологических процессов. Симптомы у детей и взрослых идентичны.
Диагностика
Проходит в амбулаторных условиях под контролем кардиолога. Показаны такие мероприятия:
- Устный опрос больного. Ключевой момент раннего обследования.
- Сбор анамнеза.
- Измерение артериального давления и ЧСС. Оба показателя отклонены от нормы.
- Суточное мониторирование по Холтеру. Учитывает и тот, и другой уровни. Регистрирует их на протяжении 24 часов, что дает представления о динамике процесса.
- Аускультация. Выслушивание сердечного звука. На фоне пороков клапанов возникает регургитация, обратный ток крови. Он фиксируется как синусовый шум.
- Электрокардиография. Основная методика диагностики миграции водителя ритма.
- Эхокардиография. Используется для выявления органических дефектов, пороков.
- МРТ по показаниям.
- Электроэнцефалография.
Также оценке подлежит неврологический статус пациента. По мере необходимости назначаются анализы крови на гормоны, общий, биохимический.
Признаки на ЭКГ
- Неравные интервалы P-P, также и P-Q.
- Изменение ЧСС в сторону увеличения или уменьшения. Брадикардия следствие перемещения функциональной активности в атриовентрикулярный узел.
- Деформации зубца P. При каждом сокращении он имею разную полярность, вид.
Миграция водителя ритма на ЭКГ определяется изменением специфических комплексов и относительно просто диагностируется при должной квалификации.
Методы лечения
Терапия преимущественно медикаментозная. С применением препаратов нескольких групп, в зависимости от основного патологического процесса.
- Сердечные средства (противогипертензивные, антиаритмические, гликозиды по мере необходимости, бета-блокаторы).
- Ноотропы, для улучшения обменных процессов в головном мозге — Глицин, Фенибут, прочие.
- Цереброваскулярные. Ускоряют кровообращение в церебральных структурах. Актовегин и иные.
- Антиагреганты. Для коррекции реологических свойств крови. Улучшения ее текучести. Как вариант — Аспирин-Кардио.
- Статины. Устраняют избыток холестерина. Аторис.
- Диуретики по показаниям, для купирования отеков. Подойдут щадящие препараты вроде Верошпирона.
- В рамках терапии миокардита прописывают антибиотики, иммунодепрессанты (зависит от типа).
Сложные случаи, не поддающиеся консервативной коррекции, требуют радикальных мер. Как вариант, синдром слабости синусового узла. Необходима имплантация кардиостимулятора.

Протезирование клапанов или пластика сосудов проводятся по показаниям, при пороках сердца.
Изменение рациона большой роли не играет. Но для улучшения прогноза рекомендуется отказаться от курения и приема алкоголя. Также избыточной физической активности. Вопрос обсуждается с лечащим специалистом.
Прогноз
Зависит от основной патологии. Миграция водителя ритма по предсердиям имеет высокую выживаемость: до 85-90%, вероятность смерти минимальна, хотя и присутствует.
Миграция желудочкового водителя ритма переносится тяжелее. Ассоциируется с высокой вероятностью опасных нарушений сократительной способности. Летальный исход наступает в 20-40% случаев, в отсутствии лечения. Хирургическая радикальная терапия улучшает прогноз в 2-3 раза.
Возможные осложнения
- Основное последствие — остановка сердца. Внезапная, требует срочной реанимации. Поскольку врачей рядом не оказывается, вероятный итог — смерть.
- Инфаркт. В результате недостаточной сократимости миокарда и падения интенсивности питания самой мышцы.
- Инсульт. Некроз клеток головного мозга, церебральных структур. Дает выраженный неврологический дефицит при недостаточно быстрой помощи.
- Сосудистая деменция. Похожа на болезнь Альцгеймера, но потенциально обратима в отличие от последней.
- Отек легких, сердечная астма.
Предотвращение опасных осложнений выходит в задачу терапии. Вопрос решается параллельно с устранением первопричины и симптомов состояния.
Миграция водителя ритма — это случайная находка на ЭКГ. Специфических признаков она не имеет. Опасность собственно этого состояния также минимальна. Для прогнозирования исхода нужно учитывать первичный диагноз. Лечение этиотропное, заключается в работе с основным заболеванием. По мере необходимости купируются признаки.
Мембранная природа автоматии сердца. Водитель ритма. Пейсмекер. Проводимость миокарда. Истинный водитель ритма. Латентный водитель ритма.
Возбудимость клеток проводящей системы и рабочего миокарда имеет ту же биоэлектрическую природу, что и в поперечно-полосатых мышцах. Наличие заряда на мембране здесь также обеспечивается разностью концентраций ионов калия и натрия возле ее внешней и внутренней поверхности и избирательной проницаемостью мембраны для этих ионов. В покое мембрана кардиомиоцитов проницаема для ионов калия и почти непроницаема для ионов натрия. В результате диффузии ионы калия выходят из клетки и создают положительный заряд на ее поверхности. Внутренняя сторона мембраны становится электроотрицательной по отношению к наружной.
В клетках атипического миокарда, обладающих автоматией, мембранный потенциал способен спонтанно уменьшаться до критического уровня, что приводит к генерации потенциала действия. В норме ритм сердечных сокращений задается всего несколькими наиболее возбудимыми клетками синоатриального узла, которые называются истинными водителями ритма, или пейсмекерными клетками. В этих клетках во время диастолы мембранный потенциал, достигнув максимального значения, соответствующего величине потенциала покоя (60—70 мВ), начинает постепенно снижаться. Этот процесс называют медленной спонтанной диастолической деполяризацией. Она продолжается до того момента, когда мембранный потенциал достигает критического уровня (40—50 мВ), после чего возникает потенциал действия.
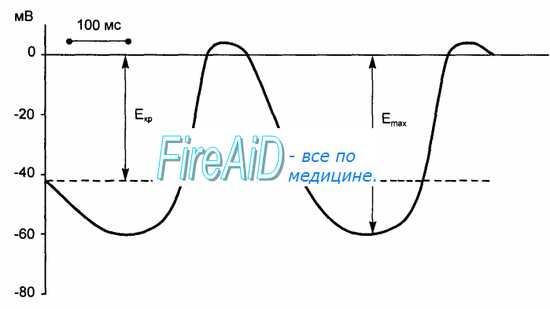
Рис. 9.6. Развитие потенциала действия истинного водителя ритма автоматии сердца. Во время диастолы спонтанная деполяризация уменьшает мембранный потенциал (Еmах) до критического уровня (Еkp) и вызывает потенциал действия.
Частота возбуждения пейсмекерных клеток у человека составляет в покое 70—80 в минуту при амплитуде потенциала действия 70—80 мВ. Во всех остальных клетках проводящей системы потенциал действия в норме возникает под влиянием возбуждения, приходящего из синоатриального узла. Такие клетки называют латентными водителями ритма. Потенциал действия в них возникает раньше, чем их собственная медленная спонтанная диастолическая деполяризация достигает критического уровня. Латентные водители ритма принимают на себя ведущую функцию только при условии разобщения с синоатриальным узлом. Частота спонтанной деполяризации таких клеток у человека составляет 30—40 в минуту (рис. 9.7).
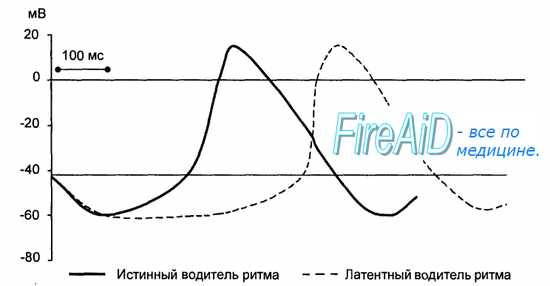
Рис. 9.7. Развитие потенциала действия истинного и латентного водителей ритма автоматии сердца. Скорость медленной диастолической деполяризации истинного водителя ритма больше, чем у латентного.
Спонтанная медленная диастолическая деполяризация обусловлена совокупностью ионных процессов, связанных с функциями плазматических мембран. Среди них ведущую роль играют медленное уменьшение калиевой и повышение натриевой и кальциевой проводимости мембраны во время диастолы, параллельно чему происходит падение активности электрогенного натриевого насоса. К началу диастолы проницаемость мембраны для калия на короткое время повышается, и мембранный потенциал покоя приближается к равновесному калиевому потенциалу, достигая максимального диастолического значения. Затем проницаемость мембраны для калия уменьшается, что и приводит к медленному снижению мембранного потенциала до критического уровня. Одновременное увеличение проницаемости мембраны для натрия и кальция приводит к поступлению этих ионов в клетку, что также способствует возникновению потенциала действия. Снижение активности электрогенного насоса дополнительно уменьшает выход натрия из клетки и, тем самым, облегчает деполяризацию мембраны и возникновение возбуждения.
- Вернуться в оглавление раздела "Физиология человека."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Проводящая система сердца и ее автоматизм
• В норме возбуждение генерируется в синусовом узле. Под действием этих импульсов сердце сокращается с частотой 60-80 в минуту.
• Возбуждение из синусового узла достигает сначала атриовентрикулярного (АВ) узла, затем, спустя непродолжительное время, распространяется по ПГ, его правой и левой ножкам, называемым также правой и левой ножками пучка Тавары, и далее по волокнам Пуркинье, вызывая сокращение миокарда желудочков сердца (систолу желудочков).
• Если генерация возбуждения в синусовом узле нарушается, электрический импульс может генерироваться в АВ-узле или на уровне желудочков. В этом случае сердце сокращается реже, с частотой примерно 40-20 в мин.
Миокард представлен двумя типами мышечной ткани. Один тип - рабочий миокард, другой - специализированный.
Рабочий миокард обеспечивает собственно сокращения сердца, его насосную функцию.
Функции специализированного миокарда:
• обеспечение ритмической автоматической генерации возбуждения (автоматизм);
• проведение этого возбуждения.
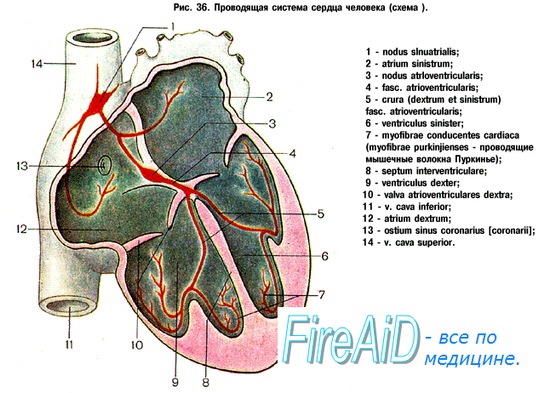
Специализированный миокард состоит из центра автоматизма, генерирующего возбуждение, и проводящей системы. В норме центром автоматизма является синусовый узел. Проводящая система охватывает предсердные проводящие пучки, АВ-узел, ПГ, правую и левую его ножки (или левый и правый пучки Тавары) и волокна Пуркинье.
1. Синусовый узел (узел Кис-Флака)
Синусовый узел располагается в стенке правого предсердия (ПП) между устьем верхней полой вены и ушком ПП, функционирует автономно и является центром автоматизма первого порядка. Возбуждение в норме генерируется в этом узле, и сердце здорового взрослого человека сокращается с частотой примерно 60-80 в минуту.
Возбуждение из синусового узла распространяется, с одной стороны, в левое предсердие (ЛП), с другой - по трем предсердным проводящим пучкам - в АВ-узел.
2. Атриовентрикулярный узел (узел Ашоффа-Тавары)
АВ-узлу присущи две важные функции. Одна из них состоит в задержке поступающего в него импульса возбуждения и дальнейшем проведении. Вторая функция заключается в генерировании возбуждения в случае, если функция автоматизма синусового узла оказывается по тем или иным причинам утраченной.
В этом случае АВ-узел выполняет роль центра автоматизма второго порядка, но сердце под влиянием генерируемых им импульсов сокращается с меньшей частотой, равной примерно 40-60 в минуту.
3. Пучок Гиса
Возбуждение из АВ-узла проводится в ПГ и далее в каудальном направлении. ПГ в норме является единственной мышечной структурой, которая связывает предсердия с желудочками.
Правая и левая ножки пучка Гиса. В стенке желудочков сердца проходят два проводящих пути - ЛНПГ и ПНПГ, или правый и левый пучки Тавары. Вскоре после начала ПГ от него отходит ЛН, которая в свою очередь разветвляется на переднюю и заднюю ветви, а затем ПН.
ЛНПГ (вместе с передней и задней его ветвями) располагается в левом желудочке (ЛЖ), а ПНПГ - в правом желудочке (ПЖ). Обе ножки ПГ следуют разобщенно, но вначале в направлении верхушки сердца, и затем разветвляются на тонкую сеть волокон Пуркинье, расположенную в субэндокардиальном слое желудочковой стенки.
В норме возбуждение, как уже говорилось ранее, генерируется в синусовом узле. Отсюда оно проводится в АВ-узел, ПГ, его левую и правую ножки и, наконец, достигает волокон Пуркинье. Это вызывает сокращение сердца, которое называется систолой.
Если процесс генерирования возбуждения в синусовом (центр автоматизма первого порядка) и АВ-узле нарушается, желудочки сердца все же сохраняют способность генерировать возбуждение за счет так называемых центров автоматизма третьего порядка. В этом случае желудочки сердца сокращаются с частотой, примерно равной только 20-40 в минуту.
Возникает опасность развития острой сердечной недостаточности, связанной с возможностью развития угрожающих жизни аритмий - желудочковой тахикардии, фибрилляции желудочков и асистолии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Аритмия – это любое нарушение регулярности или частоты нормального сердечного ритма, а также электрической проводимости сердца. Аритмия может протекать бессимптомно или ощущаться в виде сердцебиения, замирания или перебоев в работе сердца. Иногда аритмии сопровождаются головокружением, обмороками, болями в сердце, чувством нехватки воздуха. Аритмии распознаются в процессе физикальной и инструментальной диагностики (аускультации сердца, ЭКГ, ЧПЭКГ, холтеровского мониторирования, нагрузочных тестов). В лечении различных видов аритмий используется медикаментозная терапия и кардиохирургические методы (РЧА, установка электрокардиостимулятора, кардиовертер-дефибриллятора).
МКБ-10


Общие сведения

Причины аритмий
По причинам и механизму возникновения аритмии условно делятся на две категории: имеющие связь с сердечной патологией (органические) и не связанные с ней (неорганические или функциональные). Группа функциональных аритмий включает нейрогенные, дисэлектролитные, ятрогенные, механические и идеопатические нарушения ритма.
- Различные формы органических аритмий и блокад являются частыми спутниками кардиальных патологий: ИБС, миокардита, кардиомиопатиий, пороков развития и травм сердца, сердечной недостаточности, а также осложнениями кардиохирургических операций.
- Развитию симпатозависимых аритмий способствует чрезмерная активация тонуса симпатической НС под действием стресса, сильных эмоций, интенсивной умственной или физической работы, курения, употребления алкоголя, крепкого чая и кофе, острой пищи, невроза и т. д. Активацию симпатического тонуса также вызывают заболевания щитовидной железы (тиреотоксикоз), интоксикации, лихорадочные состояния, заболевания крови, вирусные и бактериальные токсины, промышленные и иные интоксикации, гипоксия. У женщин, страдающих предменструальным синдромом, могут возникать симпатозависимые аритмии, боли в сердце, ощущения удушья.
- Вагозависимые нейрогенные аритмии вызываются активацией парасимпатичекой системы, в частности, блуждающего нерва. Вагозависимые нарушения ритма обычно развиваются ночью и могут вызываться заболеваниями желчного пузыря, кишечника, язвенной болезнью 12-перстной кишки и желудка, заболеваниями мочевого пузыря, при которых возрастает активность блуждающего нерва.
- Дисэлектролитные аритмии развиваются при нарушениях электролитного равновесия, особенно магниевого, калиевого, натриевого и кальциевого в крови и миокарде.
- Ятрогенные нарушения ритма возникают в результате аритмогенного действия некоторых лекарств (сердечные гликозиды, β-блокаторы, симпатомиметики, диуретики и др.).
- Развитию механических аритмий способствуют травмы грудной клетки, падения, удары, повреждения электрическим током и т. д.
- Идиопатическими аритмиями считаются нарушения ритма без установленной причины. В развитии аритмий играет роль наследственная предрасположенность.
Патогенез
Ритмичное последовательное сокращение отделов сердца обеспечивается особыми мышечными волокнами миокарда, образующими проводящую систему сердца. В этой системе водителем ритма первого порядка является синусовый узел: именно в нем зарождается возбуждение с частотой 60-80 раз в минуту. Через миокард правого предсердия оно распространяется на атриовентрикулярный узел, но он оказывается менее возбудим и дает задержку, поэтому сначала сокращаются предсердия и только потом, по мере распространения возбуждения по пучку Гиса и другим отделам проводящей системы, желудочки.
Таким образом, проводящая система обеспечивает определенный ритм, частоту и последовательность сокращений: сначала предсердий, а затем желудочков. Поражение проводящей системы миокарда ведет к развитию нарушений ритма (аритмиям), а отдельных ее звеньев (атриовентрикулярного узла, пучка или ножек Гиса) – к нарушению проводимости (блокадам). При этом может резко нарушаться координированная работа предсердий и желудочков.
В основе развития органических аритмий лежат повреждения (ишемические, воспалительные, морфологические) сердечной мышцы. Они затрудняют нормальное распространение электрического импульса через проводящую систему сердца к различным его отделам. Иногда повреждение затрагивает и синусовый узел – основной водитель ритма. При формировании кардиосклероза рубцовая ткань препятствует осуществлению проводящей функции миокарда, что способствует возникновению аритмогенных очагов и развитию нарушений проводимости и ритма.

Классификация
Этиологическая, патогенетическая, симптоматическая и прогностическая неоднородность аритмий вызывает дискуссии по поводу их единой классификации. По анатомическому принципу аритмии подразделяются на предсердные, желудочковые, синусовые и атриовентрикулярные. С учетом частоты и ритмичности сердечных сокращений предложено выделять три группы нарушений ритма: брадикардии,
- тахикардии (учащенное сердцебиение более 90 уд. в мин.);
- брадикардия (уреженное сердцебиение менее 60 уд. в мин.);
- аритмии: экстрасистолия (внеочередные сердечные сокращения), мерцательная аритмия (хаотичные сокращения отдельных мышечных волокон).
Наиболее полной является классификация, основанная на электрофизиологических параметрах нарушения ритма, согласно которой выделяют аритмии:
I. Вызванные нарушением образования электрического импульса. В эту группу аритмий входят номотопные и гетеротопные (эктопические) нарушения ритма.
- Номотопные аритмии обусловлены нарушением функции автоматизма синусового узла и включают синусовые тахикардию, брадикардию и аритмию. Отдельно в этой группе выделяют синдром слабости синусового узла (СССУ).
- Гетеротопные аритмии характеризуются формированием пассивных и активных эктопических комплексов возбуждения миокарда, располагающихся вне синусового узла.
При пассивных гетеротопных аритмиях возникновение эктопического импульса обусловлено замедлением или нарушением проведения основного импульса. К пассивным эктопическим комплексам и ритмам относятся предсердные, желудочковые, нарушения атриовентрикуоярного соединения, миграция суправентрикулярного водителя ритма, выскакивающие сокращения.
II. Аритмии, вызванные нарушением функции внутрисердечной проводимости. Данная группа аритмий возникает в результате снижения или прекращения распространения импульса по проводящей системе. Нарушения проводимости включают:
- синоатриальную блокаду;
- внутрипредсердную блокаду;
- атриовентрикулярную блокаду (I, II и III степени);
- синдромы преждевременного возбуждения желудочков;
- внутрижелудочковые блокады ножек пучка Гиса (одно-, двух- и трехпучковые).
III. Комбинированные аритмии. К аритмиям, сочетающим нарушения проводимости и ритма относятся:
- эктопические ритмы с блокадой выхода;
- парасистолия;
- атриовентрикулярные диссоциации.
Симптомы аритмий
Основными проявлениями аритмий служат сердцебиение или ощущение перебоев, замирания при работе сердца. Течение аритмий может сопровождаться удушьем, стенокардией, головокружением, слабостью, обмороками, развитием кардиогенного шока. Ощущения сердцебиения обычно связаны с синусовой тахикардией, приступы головокружения и обмороков – с синусовой брадикардией или синдромом слабости синусового узла, замирание сердечной деятельности и дискомфорт в области сердца – с синусовой аритмией.
При экстрасистолии пациенты жалуются на ощущения замирания, толчка и перебоев в работе сердца. Пароксизмальная тахикардия характеризуется внезапно развивающимися и прекращающимися приступами сердцебиения до 140-220 уд. в мин. Ощущения частого, нерегулярного сердцебиения отмечается при мерцательной аритмии.
Осложнения
Течение любой аритмии может осложниться фибрилляцией и трепетанием желудочков, что равносильно остановке кровообращения, и привести к гибели пациента. Уже в первые секунды развиваются головокружение, слабость, затем – потеря сознания, непроизвольное мочеиспускание и судороги. АД и пульс не определяются, дыхание прекращается, зрачки расширяются – наступает состояние клинической смерти. У пациентов с хронической недостаточностью кровообращения (стенокардией, митральным стенозом), во время пароксизмов тахиаритмии возникает одышка и может развиться отек легких.
При полной атриовентрикулярной блокаде или асистолии возможно развитие синкопальных состояний (приступов Морганьи-Адемса-Стокса, характеризующихся эпизодами потери сознания), вызываемых резким снижение сердечного выброса и артериального давления и уменьшением кровоснабжения головного мозга. Тромбоэмболические осложения при мерцательной аритмии в каждом шестом случае приводят к мозговому инсульту.

Диагностика
Первичный этап диагностики аритмии может осуществляться терапевтом или кардиологом. Он включает анализ жалоб пациента и определение периферического пульса, характерных для нарушений сердечного ритма. На следующем этапе проводятся инструментальные неинвазивные (ЭКГ, ЭКГ-мониторирование), и инвазивные (ЧпЭФИ, ВЭИ) методы исследования:
- Электрокардиограмма. Записывает сердечный ритм и частоту на протяжении нескольких минут, поэтому посредством ЭКГ выявляются только постоянные, устойчивые аритмии. Нарушения ритма, носящие пароксизмальный (временный) характер, диагностируются методом Холтеровского суточного мониторирования ЭКГ, который регистрирует суточный ритм сердца.
- УЗИ сердца. Для выявления органических причин возникновения аритмии проводят Эхо-КГ и стресс Эхо-КГ.
- Инвазивные методы диагностики. Позволяют искусственно вызвать развитие аритмии и определить механизм ее возникновения. В ходе внутрисердечного электрофизиологического исследования к сердцу подводятся электроды-катетеры, регистрирующие эндокардиальную электрограмму в различных отделах сердца. Эндокардиальную ЭКГ сравнивают с результатом записи наружной электрокардиограммы, выполняемой одновременно.
- Нагрузочные тесты.Тилт-тест проводится на специальном ортостатическом столе и имитирует условия, которые могут вызывать аритмию. Пациента размещают на столе в горизонтальном положении, измеряют пульс и АД и затем после введения препарата наклоняют стол под углом 60-80° на 20 – 45 минут, определяя зависимость АД, частоты и ритма сердечных сокращений от изменении положения тела.
- ЧпЭФИ. С помощью метода чреспищеводного электрофизиологического исследования (ЧпЭФИ) проводят электрическую стимуляцию сердца через пищевод и регистрируют чреспищеводную электрокардиограмму, фиксирующую сердечный ритм и проводимость.
- Другие методы. Ряд вспомогательных диагностических тестов включает пробы с нагрузкой (степ-тесты, пробу с приседаниями, маршевую, холодовую и др. пробы), фармакологические пробы (с изопротеринолом, с дипиридомолом, с АТФ и др.) и выполняются для диагностики коронарной недостаточности и возможности суждения о связи нагрузки на сердце с возникновением аритмий.
Лечение аритмий
Консервативная терапия
Выбор терапии при аритмиях определяется причинами, видом нарушения ритма и проводимости сердца, а также состоянием пациента. В некоторых случаях для восстановления нормального синусового ритма бывает достаточно провести лечение основного заболевания.
Иногда для лечения аритмий требуется специальное медикаментозное или кардиохирургические лечение. Подбор и назначение противоаритмической терапии проводится под систематическим ЭКГ-контролем. По механизму воздействия выделяют 4 класса противоаритмических препаратов:
- 1 класс - мембраностабилизирующие препараты, блокирующие натриевые каналы:
- 1А – увеличивают время реполяризации;
- 1B – уменьшают время реполяризации;
- 1C - не оказывают выраженного влияния на реполяризацию;
- 2 класс – β-адреноблокаторы;
- 3 класс - удлиняют реполяризацию и блокируют калиевые каналы;
- 4 класс - блокируют кальциевые каналы.
Хирургическое лечение
Немедикаментозные методы лечения аритмий включают электрокардиостимуляцию, имплантацию кардиовертера-дефибриллятора, радиочастотную аблацию и хирургию на открытом сердце. Они проводятся кардиохирургами в специализированных отделениях.
- Имплантируемые противоаритмические устройства. Имплантация электрокардиостимулятора (ЭКС) – искусственного водителя ритма направлена на поддержание нормального ритма у пациентов с брадикардией и атриовентрикулярными блокадами. Имплантированный кардиовертер-дефибриллятор в профилактических целях подшивается пациентам, у которых высок риск внезапного возникновения желудочковой тахиаритмии и автоматически выполняет кардиостимуляцию и дефибрилляцию сразу после ее развития.
- Радиочастотная аблация. С помощью РЧА сердца через небольшие проколы с помощью катетера проводят прижигание участка сердца, генерирующего эктопические импульсы, что позволяет блокировать импульсы и предотвратить развитие аритмии.
- Открытые операции. Хирургические операции на открытом сердце проводятся при кардиальных аритмиях, вызванных аневризмой левого желудочка, пороками клапанов сердца и т. д.
Прогноз
В прогностическом плане аритмии крайне неоднозначны. Некоторые из них (наджелудочковые экстрасистолии, редкие экстрасистолы желудочков), не связанные с органической патологией сердца, не несут угрозы здоровью и жизни. Мерцательная аритмия, напротив, может вызывать жизнеугрожающие осложнения: ишемический инсульт, тяжелую сердечную недостаточность. Самыми тяжелыми аритмиями являются трепетание и фибрилляция желудочков: они представляют непосредственную угрозу для жизни и требуют проведения реанимационных мероприятий.
Профилактика
Основным направлением профилактики аритмий является лечение кардиальной патологии, практически всегда осложняющейся нарушением ритма и проводимости сердца. Также необходимо исключение экстракардиальных причин аритмии (тиреотоксикоза, интоксикаций и лихорадочных состояний, вегетативной дисфункции, электролитного дисбаланса, стрессов и др.). Рекомендуется ограничение приема стимулирующих средств (кофеина), исключение курения и алкоголя, самостоятельного подбора противоаритмических и иных препаратов.
Читайте также:

