Кто задает ритм сокращения сердца при повреждении водителя сердечного ритма в норме
Добавил пользователь Skiper Обновлено: 19.09.2024
1. Методика снятия ЭКГ
2. ЭКГ в норме
а) Синусовый ритм на ЭКГ
3. ЭКГ при гипертрофии предсердий - зубец P в норме и при патологии
4. ЭКГ при гипертрофии желудочков сердца
5. ЭКГ при блокадах ножек пучков Гиса
а) Блокада правой ножки пучка Гиса (ПНПГ)
б) Блокада левой ножки пучка Гиса (ЛНПГ)
6. ЭКГ при ишемической болезни сердца (ИБС)
7. Холтеровский мониторинг ЭКГ
8. Перикардит на ЭКГ
9. Миокардит на ЭКГ
10. Хроническое легочное сердце на ЭКГ
11. ТЭЛА на ЭКГ
12. Синдром WPW на ЭКГ
13. Гипокалиемия на ЭКГ
14. Синдром QT на ЭКГ
15. Нарушения ритма сердца на ЭКГ
а) Экстрасистолы
б) Суправентрикулярные тахикардии (СВТ)
в) Желудочковые тахикардии
- Мономорфные желудочковые тахикардии (ЖТ)
- Полиморфные желудочковые тахикардии и фибрилляции желудочков
- Тахикардия с широкими желудочковыми комплексами
д) Атриовентрикулярная блокад (АВ-блокада)
е) Синдром слабости синусового узла (СССУ)
ж) Нарушения ритма сердца при инфаркте миокарда
16. Электрокардиостимулятор на ЭКГ
17. Видео уроки по ЭКГ

В разделе собраны ссылки на видео уроки по ЭКГ. Каждый видео урок можно скачать для последующего просмотра.
18. Книги по кардиологии и ЭКГ доступные для скачивания
В данном разделе представлены книги по кардиологии с электрокардиографией доступные для скачивания бесплатно.
II. Статьи для углубленного изучения ЭКГ на основе Советской литературы
- Архивные материалы рассылки "Изучаем ЭКГ вместе" для углубленного изучения
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Аритмия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сердце - это мышечный орган, насос, который поддерживает постоянный ток крови в сосудах, с определенной частотой генерируя импульсы, приводящие к возбуждению и сокращению миокарда. В норме сокращение отделов сердца происходит последовательно: вначале сокращаются правое и левое предсердия, потом – правый и левый желудочки.
В правом предсердии расположен основной источник ритма сердца – синусовый узел, который у здорового взрослого человека задает правильный ритм сердечных сокращений с частотой (60–80 ударов в минуту).
Помимо синусового узла генерировать импульсы и задавать ритм могут другие участки миокарда, но у здорового человека они не вызывают аритмий за счет адекватной работы синусового узла.
Сердце обладает свойством проводимости, т.е. способностью к быстрому распространению импульса по ткани миокарда, что необходимо для слаженной работы всех клеток сердечной мышцы.
Сердечная аритмия – это состояние, характеризующееся нарушением ритма сердца, процесса формирования импульса и его проведения. Некоторые аритмии в определенном возрасте считаются вариантом нормы, однако большинство все же являются признаком той или иной патологии, поэтому требуют пристального контроля и лечения.
Разновидности сердечных аритмий
В зависимости от частоты сердечных сокращений (ЧСС) аритмии подразделяют на тахиаритмии (с увеличением ЧСС более 80–90 ударов в минуту) и брадиаритмии (со снижением ЧСС менее 60 ударов в минуту).
По расположению участка миокарда, являющегося аномальным источником ритма, выделяют наджелудочковые (суправентрикулярные) аритмии, когда водитель ритма расположен в предсердиях или в атриовентрикулярном узле, и желудочковые аритмии, когда водитель ритма расположен в желудочках сердца.
Одна из важнейших классификаций сердечных аритмий основывается на непосредственной причине ее развития.
- Аритмии вследствие нарушения образования импульса, в основе которых лежит нарушение функционирования синусового узла, например, синусовая аритмия, синдром слабости синусового узла и др. Согласно статистическим данным, распространенность синусовой аритмии (СА) в общей популяции составляет 33,9-34,5%, синусовой брадикардии (СБ) - 7,1-12,8%, синусовой тахикардии (СТ) - 4,9-9,8%.
- Аритмии вследствие изменения автоматизма латентных водителей ритма, например, замещающие ритмы сердца.
- Аритмии, обусловленные аномальной циркуляцией импульса в ткани миокарда, например, экстрасистолия, мерцательная аритмия (фибрилляция предсердий), трепетание предсердий.
- Нарушения проведения импульса по миокарду:
- блокады, например, атриовентрикулярная блокада, блокада правой ножки пучка Гиса и др.;
- преждевременное возбуждение желудочков – прохождение импульса по дополнительным проводящим путям, например, синдром Вольфа–Паркинсона–Уайта.
Отдельно выделяют дыхательную аритмию, которая в норме наблюдается у детей раннего возраста и заключается в учащении сердцебиения на вдохе и замедлении – на выдохе.
Возможные причины аритмии
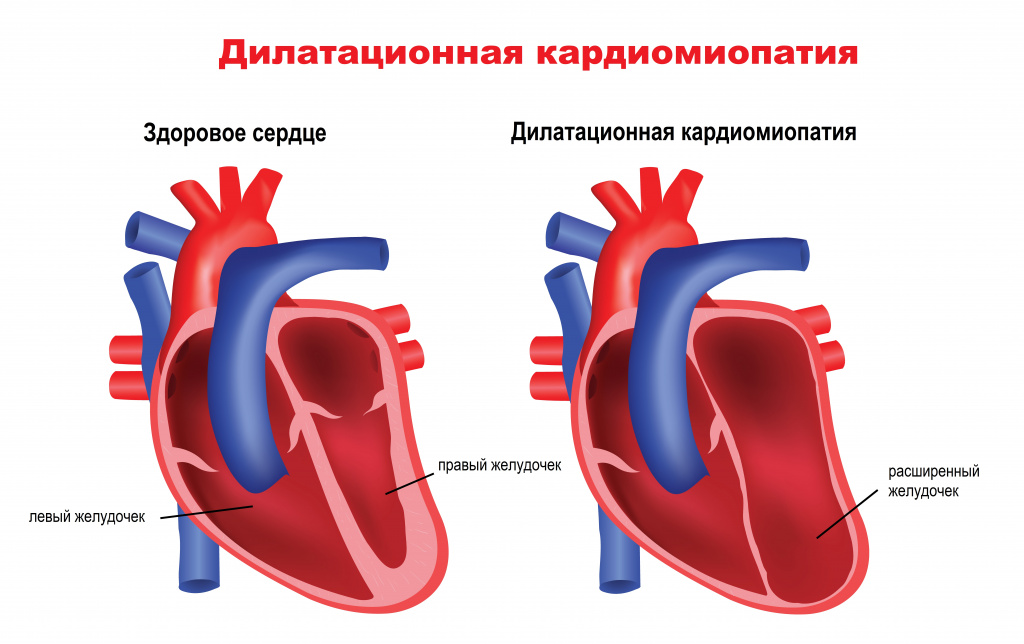
Некоторые из причин нарушения ритма сердечных сокращений кроются непосредственно в структуре сердца, другие же обусловлены воздействием на сердце извне.К сердечным причинам аритмий относятся врожденные и приобретенные пороки сердца, последствия перенесенного инфаркта миокарда, воспалительные изменения тканей сердца (кардиты), опухоли сердца, кардиомиопатии (изменения нормальной ткани миокарда) и т.д. К изменениям в структуре миокарда могут привести длительно текущие заболевания эндокринной системы, артериальная гипертензия, алкоголизм и др.
![Кардиомиопатия.jpg]()
К внесердечным причинам условно относят те состояния, которые вызывают нарушения ритма, не приводя к структурным изменениям ткани сердца: изменение иннервации сердца, изменения баланса электролитов (калия, магния, кальция) при поражении почек, надпочечников, паращитовидных желез, при длительной диарее или рвоте, при интоксикациях, другие изменения процессов обмена веществ.
- Ишемическая болезнь сердца (заболевание, в основе которого лежит недостаточное кровоснабжение сердечной мышцы, в результате чего возникает кислородное голодание сердца) и последствия перенесенного инфаркта миокарда.
- Длительно текущая артериальная гипертензия.
- Гипертрофическая, рестриктивная, дилатационная (в т.ч. алкогольная) кардиомиопатия, аритмогенная дисплазия правого желудочка – патологические состояния, в основе которых лежит перестройка структуры миокарда с нарушением его основных функций.
- Пороки сердца, например, митральный стеноз, аортальная недостаточность.
- Врожденные пороки сердца, проявляющиеся многочисленными симптомами, в т.ч. аритмией, уже с детского возраста.
- Врожденные аномалии проводящей системы сердца, например, дополнительный пучок при синдроме Вольфа–Паркинсона–Уайта.
- Воспалительное поражение миокарда (кардиты, миокардиты).
- Острые и хронические заболевания почек, приводящие к изменению электролитного баланса, перестройке ткани миокарда: хроническая болезнь почек вследствие гломерулонефрита, пиелонефрита и др., острое почечное повреждение.
- Заболевания эндокринных желез: гипотиреоз, гипертиреоз, нарушение функции надпочечников и др.
- Опухоли сердца и других органов.
Если причина изменения ритма внесердечного происхождения, пациент может быть направлен к другим специалистам - эндокринологу , неврологу , нефрологу. При подозрении на наличие системных ревматических заболеваний требуется наблюдение ревматолога.
Диагностика и обследования при аритмии
-
электрокардиографию (ЭКГ) в 12 отведениях;
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Замирание сердца: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Описание
Замирание сердца – субъективное ощущение отсутствия или пропуска очередного сердцебиения в определенный промежуток времени, сопровождающееся неприятными ощущениями в области сердца, в некоторых случаях головокружением и потемнением в глазах. Замирание сердца – это симптом широкого круга заболеваний: от самых безобидных, не нуждающихся в лечении, до серьезных патологий, требующих медицинского вмешательства.Разновидности замирания сердца
В норме сердце сокращается ритмично, приблизительно через одинаковые промежутки времени. Частота сокращений составляет от 60 до 100 ударов в минуту.
Существует несколько разновидностей замирания сердца:
- Замирание сердца вследствие компенсаторной паузы при экстрасистолии. Возникает ощущение сильного или двойного удара сердца на фоне нормального ритма, за которым следует непродолжительная пауза, ощущаемая пациентом.
- Различные интервалы между сокращениями также могут вызывать ощущение замирания сердца (часто встречается при фибрилляции предсердий).
- Паузы сердца вследствие блокады проведения импульсов.
- Ощущение замирания при сниженной насосной функции сердца (при выраженной сердечной недостаточности).
Экстрасистолы нередко наблюдаются у совершенно здоровых людей, при этом признаки нарушения работы миокарда отсутствуют, и коррекция не требуется.
Однако, если приступы экстрасистолии превышают допустимые нормы в сутки (диагностика осуществляется с помощью суточного ЭКГ-мониторирования), требуется дополнительное обследование и лечение.
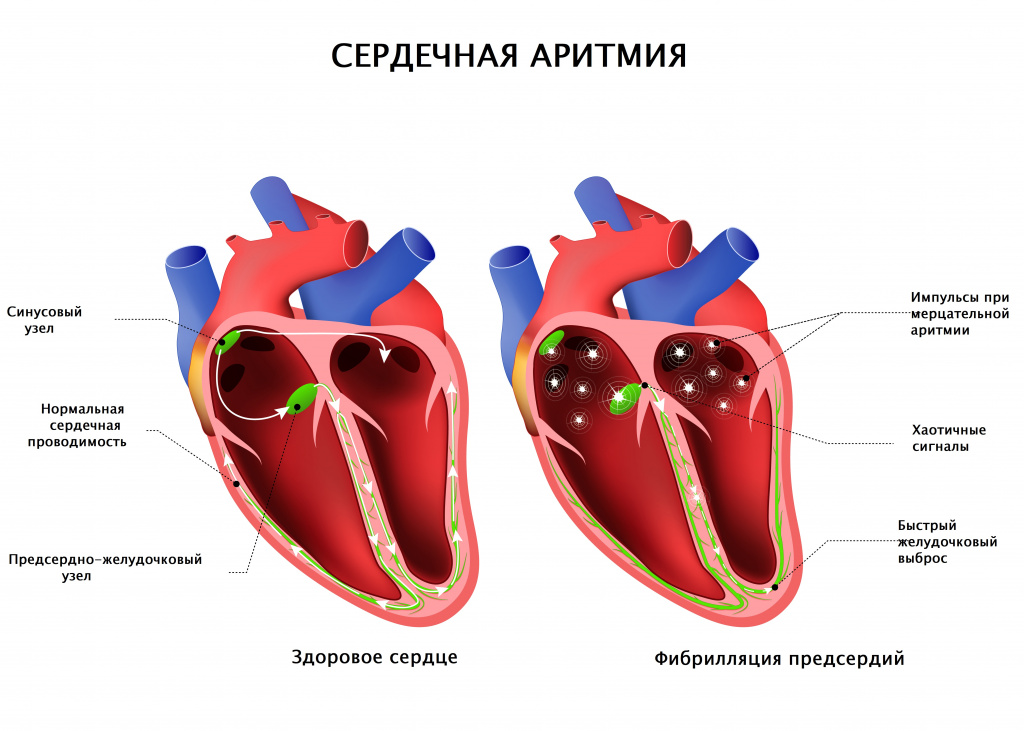
Реже причиной перебоев в работе сердца являются фибрилляция предсердий (мерцательная аритмия) или блокады проводящей системы сердца. Фибрилляция предсердий появляется при нарушении электрической активности предсердий с возникновением большого числа импульсов и хаотичным сокращением предсердий.
На желудочки сердца проходит только часть импульсов в неправильном ритме – отсюда и замирания сердца, а также другие неприятные ощущения.
Фибрилляция предсердий может возникать в виде приступов (пароксизмов), а может быть постоянной. Диагноз ставится по результатам ЭКГ.
![Фибрилляция предсердий.jpg]()
Блокады проводящей системы сердца в зависимости от степени тяжести проявляются по-разному: от бессимптомного течения до потери сознания. Ощущения замирания сердца чаще всего встречаются при атриовентрикулярной блокаде 2-й степени.
Происходит постепенное истощение атриовентрикулярного (АВ, AV) узла, снижение возможности проводить импульс, и возникает своеобразная пауза, которую пациент четко ощущает.
Причины нарушений структуры проводящей системы сердца:
- инфаркт миокарда с последующим замещением соединительной тканью разрушенных структур сердца, в том числе и важных пучков, проводящих электрический импульс из синусового узла;
- ишемическая болезнь сердца, когда из-за атеросклероза коронарных артерий нарушается адекватное кровоснабжение участков миокарда в месте проводящих пучков и развивается склеродегенеративный фиброз (замещение соединительной тканью) пораженных участков ткани;
- миокардит (воспалительное поражение сердечной мышцы);
- дилатационная и гипертрофическая кардиомиопатии;
- врожденные аномалии строения проводящей системы сердца.
Часто пациенты жалуются на головокружения, плохую переносимость физических нагрузок, одышку при нагрузке, утомляемость и эпизоды слабости.
Многие кардиологические проблемы, на первый взгляд не связанные с нарушением ритма, могут в итоге привести к появлению различных аритмий, сопровождающихся ощущением замирания сердца. Например, при гипертонической болезни утолщается стенка миокарда и нарушается питание клеток сердца, что приводит к появлению эктопических (неправильных) импульсов. При различных пороках клапанного аппарата без лечения происходит постепенное изменение структуры сердечной мышцы с появлением соединительной ткани и нарушением нормальных проводящих путей сердца.
Среди некардиологических причин ощущения замирания сердца стоит отметить климактерический период, который сопровождается изменением гормонального фона и различными неприятными ощущениями, дискомфортом, не связанными с нарушениями работы сердца.
При гипотиреозе возможно замедление сердцебиения (брадикардия) и ощущение пауз в работе сердца. Это связано с недостаточным содержанием тиреоидных гормонов.
При интоксикации (во время инфекционных заболеваний, при выраженном потоотделении, рвоте и диарее) происходит потеря электролитов (ионов калия, натрия и магния), что приводит к нарушению водно-солевого баланса в организме и возникновению различных нарушений ритма.
Прием некоторых лекарственных средств может сопровождаться замедлением сердечного ритма, проведения импульса и ощущениями замирания сердца. Среди этих препаратов сердечные гликозиды, бета-адреноблокаторы, блокаторы кальциевых каналов, симпатолитические средства, антидепрессанты, наркотические анальгетики.
У лиц с лабильной психикой и частыми эмоциональными переживаниями возможно субъективное ощущение дискомфорта в области груди и замирания сердца без видимой органической патологии.
Если причиной нарушения ритма сердца послужил прием лекарственных средств, необходимо обратиться к лечащему врачу для коррекции дозы или замены препарата.
Диагностика и обследование при замирании сердца
Прежде всего для выявления нарушений ритма сердца используют подсчет пульса и частоты сердечных сокращений. При осмотре пациента врач использует метод аускультации для выслушивания сердечного ритма и обнаружения других сопутствующих симптомов в целях диагностики заболевания, вызвавшего изменение ритма сердечных сокращений.Терапевт или кардиолог при выявлении патологического изменения ритма сердца назначит электрокардиографическое исследование (ЭКГ).
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сердечные аритмии - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Сердце представляет собой мышечный орган, который работает по принципу насоса и обеспечивает постоянный ток крови по сосудам. Это необходимо для бесперебойной доставки крови, а вместе с ней кислорода и питательных веществ к каждой клеточке нашего тела.
Сердце обладает автоматизмом – способностью с определенной частотой генерировать импульсы, приводящие к возбуждению и сокращению сердечной мышцы (миокарда).
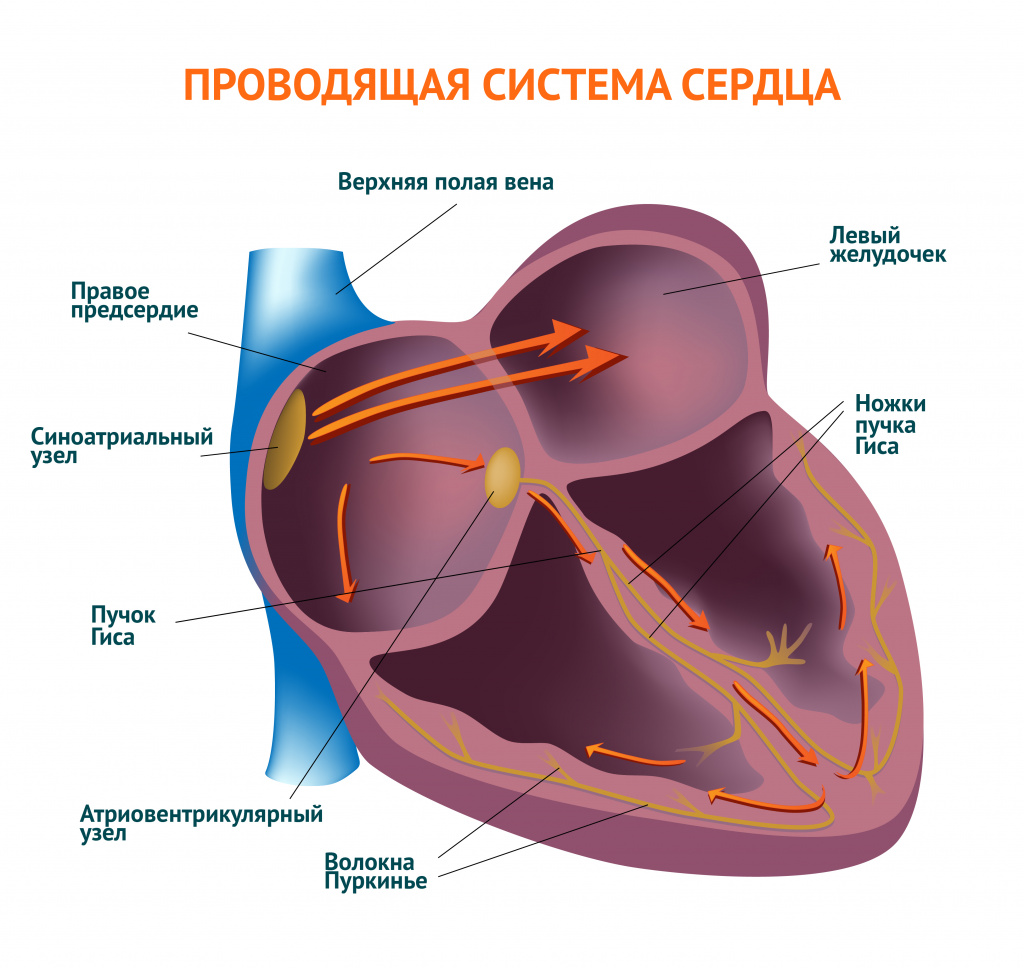
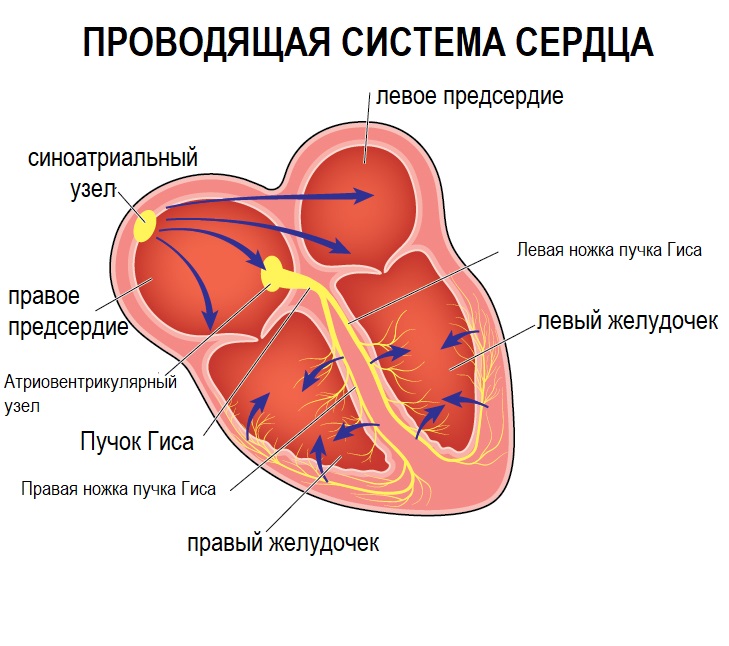
В норме отделы сердца сокращаются последовательно: вначале сокращаются правое и левое предсердия, потом – правый и левый желудочки. В правом предсердии расположен основной водитель ритма сердца – синусовый узел, который у здорового взрослого человека задает правильный ритм сердечных сокращений с частотой 60-80 ударов в минуту. Помимо синусового узла генерировать импульсы и задавать ритм могут другие участки миокарда. В норме они подавляются адекватной работой синусового узла и не вызывают аритмий.
![Проводящая система сердца.jpg]()
Также сердце обладает проводимостью, т. е. способностью к быстрому распространению возбуждения от водителя ритма по ткани миокарда, что необходимо для слаженной работы всех клеток сердечной мышцы. Ритмичные сокращения сердца являются одним из показателей его адекватной работы.
Сердечная аритмия – это состояние, характеризуемое нарушением ритма сердца, процесса формирования импульса (автоматизма) и его проведения. Причины аритмий разнообразны.
Некоторые из них могут считаться вариантом нормы в определенном возрасте. Однако большинство аритмий являются признаком того или иного повреждения сердца, поэтому они требуют пристального контроля со стороны врачей и соответствующего лечения.
Существует большое разнообразие аритмий, каждая из которых характеризуется своей частотой, источником ритма, а также влиянием на сократительную функцию сердца.
В зависимости от частоты сердечных сокращений (ЧСС) аритмии подразделяются на тахиаритмии (с увеличением ЧСС более 80-90 ударов в минуту) и брадиаритмии (со снижением ЧСС менее 60 ударов в минуту).
По расположению участка миокарда, выступающего аномальным источником ритма сердца, выделяют наджелудочковые (суправентрикулярные) аритмии, когда водитель ритма расположен в предсердиях или в атриовентрикулярном узле, и желудочковые аритмии, когда водитель ритма расположен в желудочках сердца.
Одна из основных классификаций сердечных аритмий основывается на непосредственной причине развития нарушений ритма – изменениях процессов автоматизма, возбудимости и проводимости миокарда. В зависимости от причины нарушения ритма сердца аритмии подразделяют на:
- аритмии вследствие нарушения генерации импульса: нарушение функционирования синусового узла (например, синусовая аритмия, синдром слабости синусового узла и др.);
- аритмии вследствие проявления или изменения автоматизма латентных водителей ритма (например, замещающие ритмы сердца);
- аритмии, обусловленные аномальной циркуляцией импульсов в ткани миокарда (например, экстрасистолия, мерцательная аритмия (фибрилляция предсердий), трепетание предсердий);
- нарушения проведения импульса по миокарду, которые в свою очередь подразделяются на:
- блокады: атриовентрикулярная блокада, блокада правой ножки пучка Гиса и др.;
- преждевременное возбуждение желудочков – прохождение импульса по дополнительным проводящим путям: синдром Вольфа-Паркинсона-Уайта (врожденная патология).
Отдельно выделяют дыхательную аритмию, которая в норме встречается у детей раннего возраста и заключается в учащении сердцебиения на вдохе и замедлении – на выдохе.
Некоторые из причин нарушений ритма сердечных сокращений кроются непосредственно в структуре сердечной мышцы, другие же обусловлены воздействием на сердце извне.
К сердечным причинам аритмий относятся отклонения в строении сердца (например, врожденные и приобретенные пороки сердца), последствия перенесенного инфаркта миокарда, воспалительные изменения тканей сердца (кардиты), опухоли сердца, кардиомиопатии (изменения нормальной ткани миокарда) и т. д. К изменениям в структуре миокарда могут привести длительно текущие заболевания эндокринной системы, артериальная гипертензия, алкоголизм и др.
К внесердечным причинам условно относят те состояния, которые вызывают нарушения ритма, не внося структурных изменений в ткани сердца. К таким причинам можно отнести нарушение иннервации сердца, колебание баланса электролитов (калия, магния, кальция) при поражении почек, надпочечников, паращитовидных желез, при длительной диарее или рвоте, при интоксикациях, в т. ч. лекарственными средствами, другие изменения процессов метаболизма.
К наиболее частым причинам развития нарушений сердечного ритма у взрослого человека относят такие патологии, как:
- ишемическая болезнь сердца (ИБС) – заболевание, в основе которого лежит недостаточное кровоснабжение сердечной мышцы, в результате чего возникает кислородное голодание сердца;
- перенесенный инфаркт миокарда как частое проявление ИБС;
- длительно текущая артериальная гипертензия – заболевание, характеризуемое стойким повышением артериального давления;
- гипертрофическая, рестриктивная, дилатационная, в т. ч. алкогольная кардиомиопатия, аритмогенная дисплазия правого желудочка – патологические состояния, в основе которых лежит изменение структуры миокарда с нарушением его основных функций;
- пороки сердца (например, митральный стеноз, аортальная недостаточность);
- врожденные пороки сердца (анатомические дефекты сердца), проявляющиеся многочисленными симптомами, в т. ч. аритмией, с детского возраста;
- врожденные аномалии проводящей системы сердца (например, наличие дополнительного пучка (пучок Кента) при синдроме Вольфа-Паркинсона-Уайта);
- инфекционное или иммуновоспалительное поражение миокарда (кардиты, миокардиты);
- острые и хронические заболевания почек, приводящие к нарушению электролитного баланса, перестройке ткани миокарда: хроническая болезнь почек вследствие гломерулонефрита, пиелонефрита и пр., острое почечное повреждение;
- заболевания щитовидной железы: гипотиреоз, гипертиреоз, нарушение функции надпочечников и др.;
- новообразования сердца и других органов.
Как правило, впервые аритмии диагностирует терапевт или педиатр во время диспансеризации или при обращении пациента с конкретными жалобами. Отклонения в ритме сердца требуют консультации кардиолога для уточнения вида аритмии и проведения общего исследования сердечно-сосудистой системы.
В случае если причина изменения ритма кроется не в сердце, пациент может быть направлен к другим специалистам, таким как эндокринолог , невролог , нефролог. Если заподозрено поражение сердца в связи с наличием ревматических заболеваний, пациента наблюдает ревматолог.
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
Мембранная природа автоматии сердца. Водитель ритма. Пейсмекер. Проводимость миокарда. Истинный водитель ритма. Латентный водитель ритма.
Возбудимость клеток проводящей системы и рабочего миокарда имеет ту же биоэлектрическую природу, что и в поперечно-полосатых мышцах. Наличие заряда на мембране здесь также обеспечивается разностью концентраций ионов калия и натрия возле ее внешней и внутренней поверхности и избирательной проницаемостью мембраны для этих ионов. В покое мембрана кардиомиоцитов проницаема для ионов калия и почти непроницаема для ионов натрия. В результате диффузии ионы калия выходят из клетки и создают положительный заряд на ее поверхности. Внутренняя сторона мембраны становится электроотрицательной по отношению к наружной.
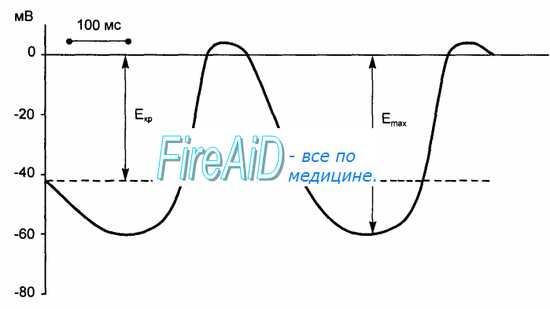
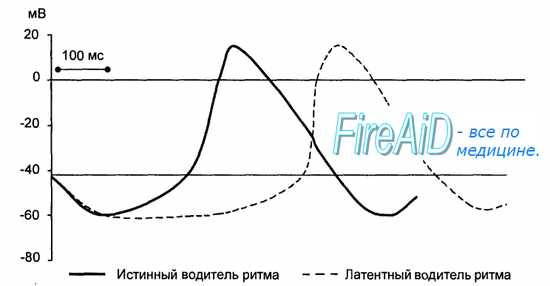
В клетках атипического миокарда, обладающих автоматией, мембранный потенциал способен спонтанно уменьшаться до критического уровня, что приводит к генерации потенциала действия. В норме ритм сердечных сокращений задается всего несколькими наиболее возбудимыми клетками синоатриального узла, которые называются истинными водителями ритма, или пейсмекерными клетками. В этих клетках во время диастолы мембранный потенциал, достигнув максимального значения, соответствующего величине потенциала покоя (60—70 мВ), начинает постепенно снижаться. Этот процесс называют медленной спонтанной диастолической деполяризацией. Она продолжается до того момента, когда мембранный потенциал достигает критического уровня (40—50 мВ), после чего возникает потенциал действия.
![Мембранная природа автоматии сердца. Водитель ритма. Пейсмекер. Проводимость миокарда. Истинный водитель ритма.]()
Рис. 9.6. Развитие потенциала действия истинного водителя ритма автоматии сердца. Во время диастолы спонтанная деполяризация уменьшает мембранный потенциал (Еmах) до критического уровня (Еkp) и вызывает потенциал действия.
Частота возбуждения пейсмекерных клеток у человека составляет в покое 70—80 в минуту при амплитуде потенциала действия 70—80 мВ. Во всех остальных клетках проводящей системы потенциал действия в норме возникает под влиянием возбуждения, приходящего из синоатриального узла. Такие клетки называют латентными водителями ритма. Потенциал действия в них возникает раньше, чем их собственная медленная спонтанная диастолическая деполяризация достигает критического уровня. Латентные водители ритма принимают на себя ведущую функцию только при условии разобщения с синоатриальным узлом. Частота спонтанной деполяризации таких клеток у человека составляет 30—40 в минуту (рис. 9.7).
![Мембранная природа автоматии сердца. Водитель ритма. Пейсмекер. Проводимость миокарда. Истинный водитель ритма.]()
Рис. 9.7. Развитие потенциала действия истинного и латентного водителей ритма автоматии сердца. Скорость медленной диастолической деполяризации истинного водителя ритма больше, чем у латентного.
Спонтанная медленная диастолическая деполяризация обусловлена совокупностью ионных процессов, связанных с функциями плазматических мембран. Среди них ведущую роль играют медленное уменьшение калиевой и повышение натриевой и кальциевой проводимости мембраны во время диастолы, параллельно чему происходит падение активности электрогенного натриевого насоса. К началу диастолы проницаемость мембраны для калия на короткое время повышается, и мембранный потенциал покоя приближается к равновесному калиевому потенциалу, достигая максимального диастолического значения. Затем проницаемость мембраны для калия уменьшается, что и приводит к медленному снижению мембранного потенциала до критического уровня. Одновременное увеличение проницаемости мембраны для натрия и кальция приводит к поступлению этих ионов в клетку, что также способствует возникновению потенциала действия. Снижение активности электрогенного насоса дополнительно уменьшает выход натрия из клетки и, тем самым, облегчает деполяризацию мембраны и возникновение возбуждения.
- Вернуться в оглавление раздела "Физиология человека."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.Читайте также: